При каком давлении прощупывается пульс
Содержание статьи
Брадикардия
Что такое «брадикардия»?
Урежение частоты сердечных сокращений (ЧСС) ниже установленной нормы (60 ударов в минуту) называют «брадикардия». Она может встречаться как у здоровых людей, так и у пациентов с различными патологиями. В сравнении с тахикардией (учащением пульса более 90 ударов в минуту), брадикардия встречается реже. Она характерна для людей старше 60 лет, поскольку заболевания сердца чаще встречаются именно в этом возрасте.
ЧСС обычно соответствует пульсу, так как при каждом выбросе крови в аорту под давлением происходят ритмичные колебания стенок артерий.
Какой пульс нормальный?
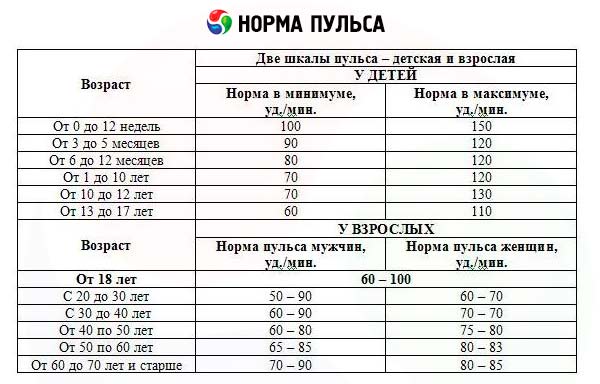
У взрослых частота пульса должна составлять 60-90 ударов в минуту (уд/мин), для детей нормальные показатели ЧСС зависят от возраста. Так, у малышей до года ЧСС колеблется в пределах 100-170 уд/мин. По мере взросления ребенка показатели нормальных величин пульса постепенно уменьшаются. К 12-15 годам частота сердечного ритма в покое должна приближаться к 70-90 ударам в минуту.
Как измерить пульс?
Пульс можно измерить, прощупав артерии, которые расположены неглубоко к поверхности кожи, и когда возможно их прижатие к костям. Тогда кончиками пальцев можно почувствовать движение стенки сосуда (рис. 1). Оно возникает при каждом сердечном сокращении. Пульс измеряют на следующих артериях: височной, сонной, плечевой, лучевой (на запястье), бедренной, подколенной, тыльной артерии стопы, задней большеберцовой (в области лодыжки стопы).
 Рисунок 1. Как измерить пульс Источник: МедПортал
Рисунок 1. Как измерить пульс Источник: МедПортал
Причины брадикардии
Урежение сердечного ритма может возникать не только при поражениях сердца, но и при внесердечных патологиях. Среди распространенных причин уменьшения ЧСС:
- ишемическая болезнь сердца, пороки сердца, атеросклеротический кардиосклероз, инфаркт, миокардиты, кардиомиопатии, перикардит;
- желтуха и почечная недостаточность, при которых токсины замедляют выработку импульсов сердечных сокращений;
- болезни соединительной ткани (ревматизм, ревматоидный артрит, склеродермия, красная волчанка);
- гипотиреоз — снижение функции щитовидной железы;
- инфекции (дифтерия, боррелиоз, сифилис, токсоплазмоз, вирусные гепатиты и прочее);
- нарушение электролитного состава крови — снижение уровня калия и повышение кальция;
- повышение внутричерепного давления при опухолях головного мозга, инсульте, травмах, пороках развития;
- лимфогранулематоз, миеломная болезнь, амилоидоз, саркоидоз, гемохроматоз — состояния, при которых возможно поражение миокарда.
Нередко возникают лекарственные брадикардии. Это происходит на фоне приема или при передозировке бета-блокаторов, сердечных гликозидов, блокаторов кальциевых каналов, антиаритмических средств.
На ЧСС влияет работа нервной системы: парасимпатическая уменьшает частоту сердечных сокращений, а симпатическая — увеличивает. Рефлекторные брадикардии возникают в результате влияния парасимпатической нервной системы на синусовый узел. Причинами таких брадикардий могут быть:
- болезни нервной системы;
- патология ЖКТ (язвенная болезнь желудка и двенадцатиперстной кишки, холецистит, желчнокаменная болезнь);
- заболевания пищевода и диафрагмы;
- пониженная температура тела, переохлаждение;
- удар в верхнюю часть живота (вплоть до остановки сердца);
- надавливание на глазные яблоки или шею в зоне сонной артерии;
- кашель, рвота.
При урежении сердечного ритма артериальное давление (АД) может быть нормальным, повышенным и пониженным.
Брадикардия при высоком давлении — нечастое явление. Оно опасно остановкой дыхания, потерей сознания, риском тромбообразования, недостаточностью кровоснабжения мозга и сердца с развитием инсульта и инфаркта. Сочетание гипертонии и брадикардии требует особых подходов в лечении, чтобы не усугубить урежение ритма.
Для новорожденных (особенно недоношенных) брадикардия может возникать на фоне апноэ — остановки дыхания более чем на 20 секунд (рис. 2). Это происходит из-за незрелости нервной и мышечной ткани новорожденного.
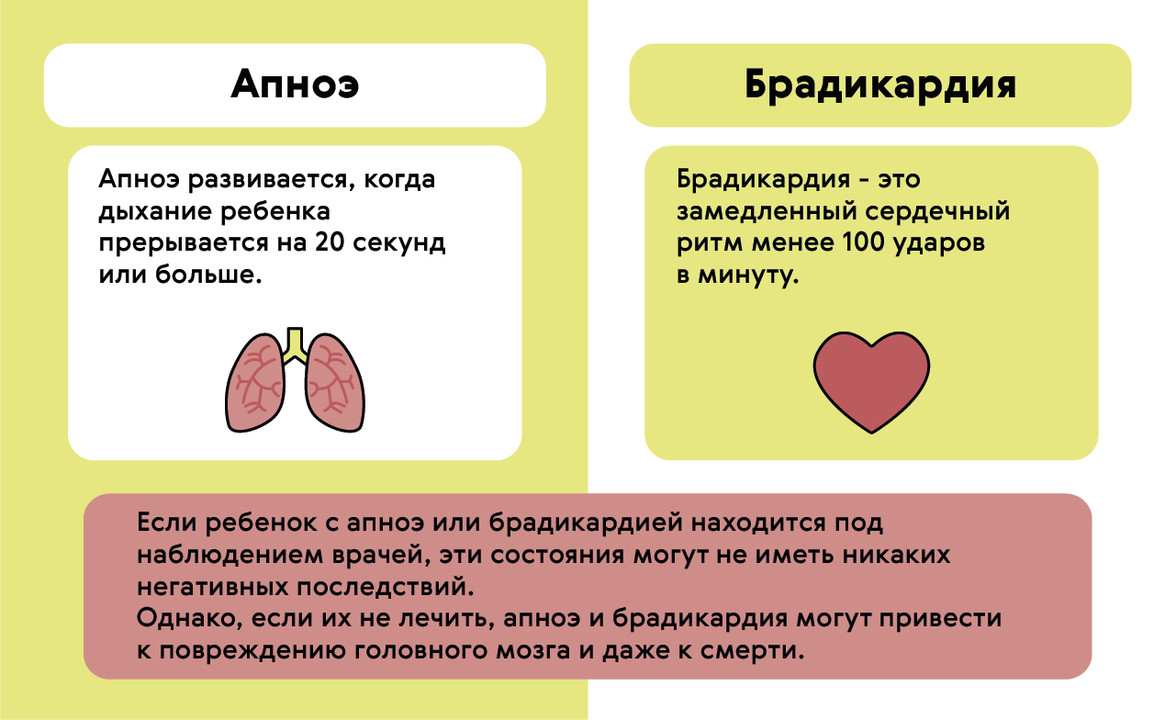 Рисунок 2. Брадикардия и апноэ у младенцев. Источник: МедПортал
Рисунок 2. Брадикардия и апноэ у младенцев. Источник: МедПортал
Кто в группе риска?
Ведущий фактор риска брадикардии — пожилой возраст, при котором частота поражения ткани сердца выше, чем у молодых. В группу риска по брадикардии также попадают:
- гипертоники;
- люди с избыточной массой тела, которые ведут малоподвижный образ жизни;
- курящие и злоупотребляющие алкоголем;
- люди с частыми или длительными психоэмоциональными стрессами;
- пациенты с сахарным диабетом второго типа.
Классификация брадикардии
Работа сердца невозможна без нормального функционирования проводящей системы. Это особые мышечные волокна, которые формируют узлы и пучки и обеспечивают координированное сокращение предсердий и желудочков сердца. Генерируется ритм в норме с частотой 60-90 в минуту в синусовом узле (СУ), который расположен в правом предсердии. По межузловым пучкам электрический импульс проводится к предсердно-желудочковому узлу (атриовентрикулярному — АВ), расположенному в межпредсердной перегородке. От АВ узла импульс поступает непосредственно к мышцам, которые обеспечивают сокращение желудочков сердца.
В зависимости от механизма возникновения брадикардия бывает:
- Синусовая. Связана с замедлением выработки импульса в самом синусовом узле (рис. 3).
- Синоатриальная, при которой блокируется передача импульса от СУ к предсердиям.
- Атриовентрикулярная, когда происходит блокада передачи возбуждения в АВ узле.
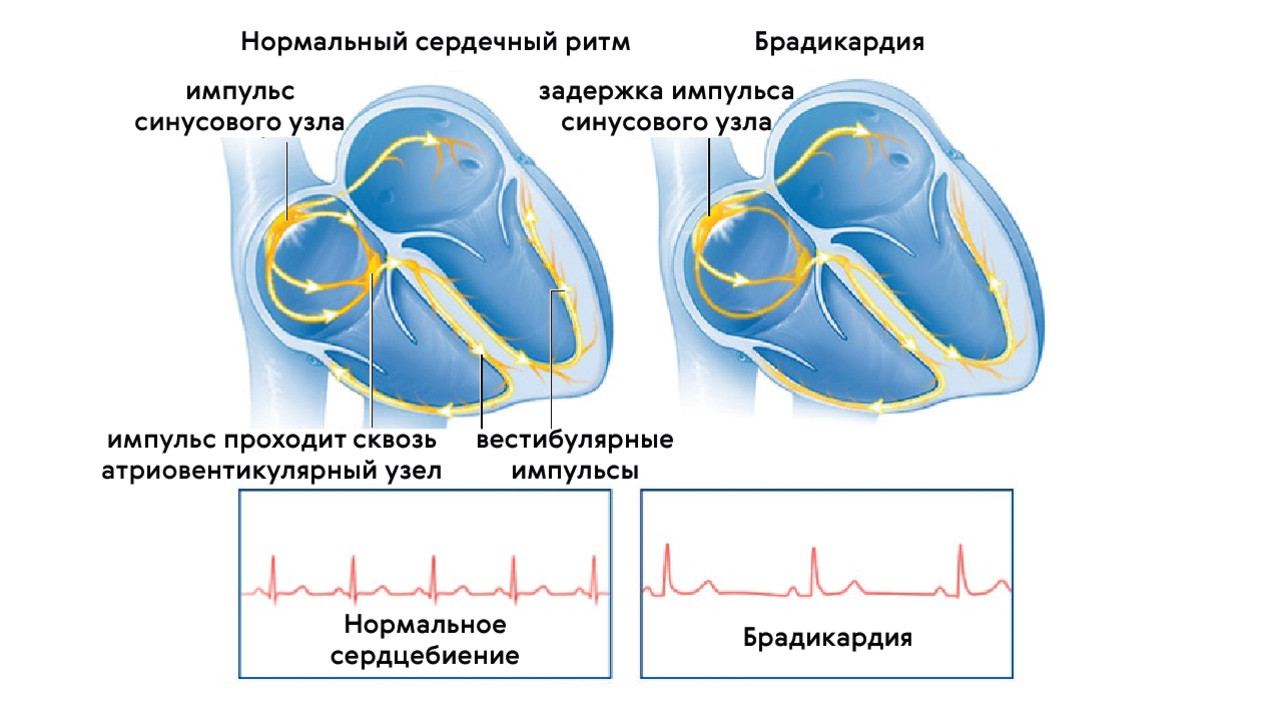 Рисунок 3. Развитие синусовой брадикардии. Источник: mayoclinic.org
Рисунок 3. Развитие синусовой брадикардии. Источник: mayoclinic.org
Брадикардия может быть патологической и физиологической — урежение сердечного ритма характерно для молодых спортсменов и для периода сна. Патологическая брадикардия бывает:
- острой и хронической;
- с симптомами и без клинических проявлений;
- кардиальной и внекардиальной (в зависимости от причин).
Чем опасна брадикардия?
Уменьшение ЧСС может вызвать сердечную недостаточность, хронические приступы брадикардии, образование тромбов.
Сердечная недостаточность
Развивается редко, когда снижение ЧСС значительное (менее 40 в минуту). Брадикардия приводит к недостаточному сердечному выбросу, а это значит, что сердце больше не может снабжать кислородом все органы и системы организма на должном уровне. При этом в первую очередь страдает головной мозг и само сердце. Также возрастает риск развития ИБС и инфаркта миокарда, возможно возникновение обмороков и остановка сердца.
Образование тромбов
При длительной или часто возникающей брадикардии с нерегулярным ритмом в результате замедления движения кровотока в камерах сердца происходит сгущение крови и постепенное образование тромбов. При их попадании в сосуды головного мозга или сердца возникают инсульты и инфаркты.
Хронические приступы брадикардии
Когда причину брадикардии установить и устранить не удается, возникают приступы, которые снижают качество жизни и сложно поддаются коррекции. Во время приступа пациента беспокоит слабость, головокружение, снижение работоспособности. Иногда возможны обмороки.
Симптомы брадикардии
Проявления брадикардии вызваны недостатком кровоснабжения жизненно важных органов: головного мозга, сердца и легких. Брадикардия может проявляться (рис. 4):
- снижением АД;
- предобморочными состояниями и потерей сознания;
- головокружением, головной болью;
- быстрой утомляемостью;
- болью в груди;
- одышкой и плохой переносимостью любых физнагрузок;
- бледностью кожи.
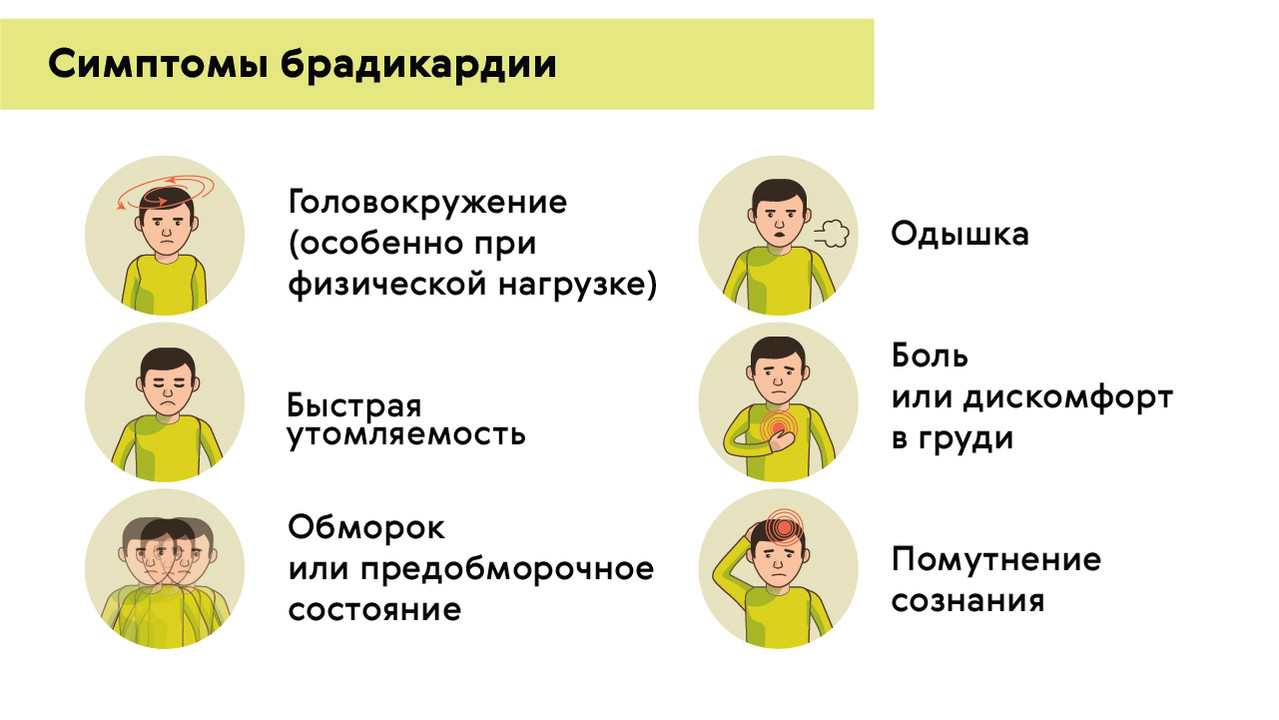 Рисунок 4. Симптомы брадикардии. Источник: МедПортал
Рисунок 4. Симптомы брадикардии. Источник: МедПортал
Когда обратиться к врачу?
При наличии симптомов брадикардии и пульса менее 60 ударов в минуту нужно обратиться к терапевту или кардиологу. Врач определит причины такого состояния и назначит эффективное лечение.
Не всякая брадикардия проявляется симптомами. Тем не менее, низкие показатели пульса игнорировать нельзя. Неоднократное урежение ЧСС — «первый звоночек», который заставит своевременно диагностировать заболевания сердца и внесердечную патологию, предупредить развитие опасных осложнений.
Диагностика брадикардии
Дифференцировать физиологическую или патологическую брадикардию может только врач. Для этого он использует несколько методов диагностики.
Аускультация
Простой метод диагностики — выслушивание сердца с помощью фонендоскопа. Аускультация сердца позволяет не только определить редкий ритм, но и заподозрить определенные заболевания сердечно-сосудистой системы.
Электрокардиография
ЭКГ — метод инструментальной диагностики сердца, который регистрирует не только ЧСС, но и помогает диагностировать кардиальные причины брадикардии (ишемию и инфаркт миокарда, патологию синусового узла, АВ блокады). Это важно для эффективной терапии. В отдельных случаях необходимо суточное мониторирование ЭКГ — холтеровское исследование.
Фонокардиография
Фонокардиография (ФКГ) — метод аппаратной диагностики звуковых явлений, которые создаются при работе сердца. Исследование проводят совместно с ЭКГ. При этом оценивают тоны сердца, которые создаются при работе клапанов, а также дополнительные шумы.
Для диагностики причин брадикардии врач также может назначить:
- ЭхоКГ — ультразвуковое исследование сердца;
- анализ крови на маркеры поражения сердечной мышцы (тропонины, креатинкиназу);
- исследование показателей воспаления (С-реактивного белка, ревмопроб, маркеров коллагенозов);
- анализ крови на показатели работы щитовидной железы (ТТГ, Т4, Т3);
- исследование электролитов крови (калия, магния, кальция, натрия);
- биохимическое исследование крови (глюкоза, билирубин, холестерин, креатинин и др.).
Лечение брадикардии
Не всякая брадикардия требует назначения терапии. Только врач может определить необходимость лечения, исключив физиологические причины урежения сердечного ритма.
Консервативное лечение
Для консервативного лечения используют:
- холиноблокаторы — лекарственные средства, которые препятствуют влиянию на сердце парасимпатической нервной системы;
- аналоги адреналина — препараты, стимулирующие ЧСС;
- антиаритмические средства.
Лечение проводят таблетированными препаратами и инъекциями. Их врач может назначать эпизодически во время приступов и длительно.
Хирургическое лечение
В случаях, когда консервативное лечение неэффективно либо есть поражение проводящей системы сердца, показано хирургическое лечение — установка электрокардиостимулятора (ЭКС). Это электронное устройство, которое имплантируется подкожно в левую подключичную область и задает необходимый ритм сердцу через электроды (рис. 5). ЭКС не только стимулирует импульсы для сокращения сердца, но и контролирует его естественную электрическую активность.
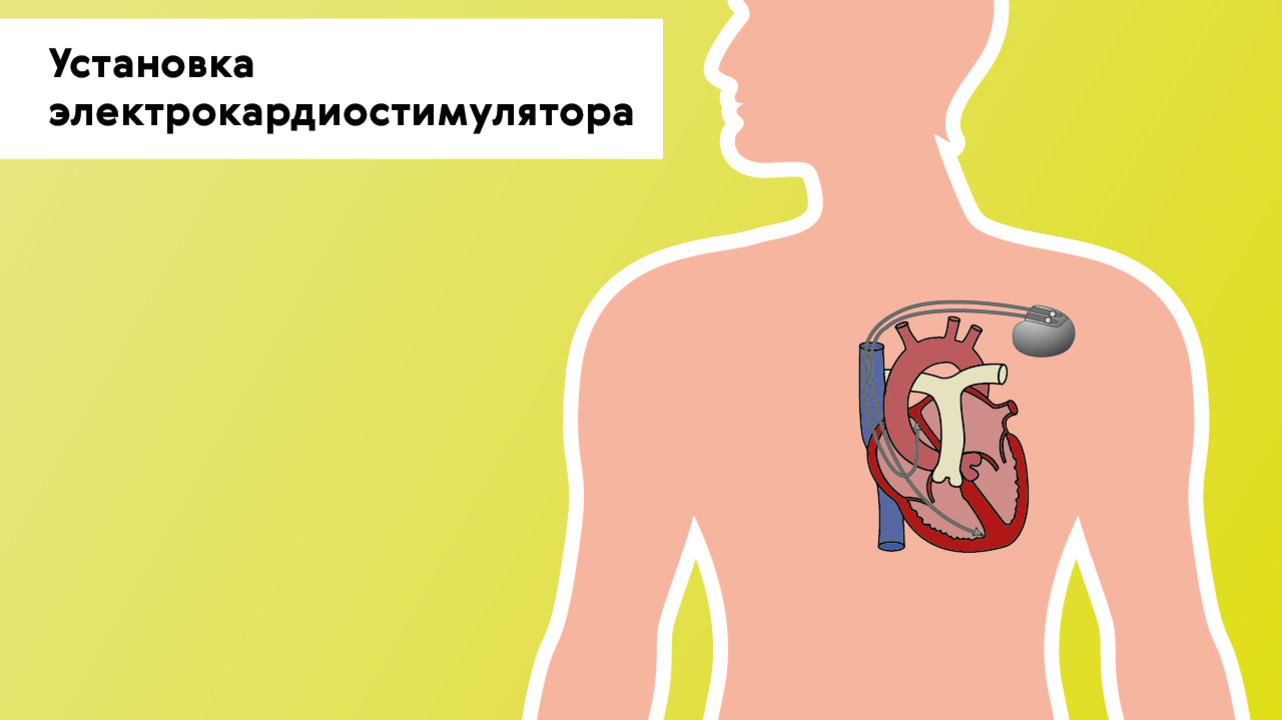 Рисунок 5. Установка электрокардиостимулятора при брадикардии. Источник: МедПортал
Рисунок 5. Установка электрокардиостимулятора при брадикардии. Источник: МедПортал
Лечение народными средствами
Для лечения брадикардии в домашних условиях в основном применяют настои трав, которые снижают тонус парасимпатической нервной системы, усиливают сокращения миокарда, поддерживают давление. Это китайский лимонник, татарник, бессмертник, тысячелистник, грецкие орехи, смесь лимона, меда и чеснока и другие.
Важно! Лечение народными средствами нужно проводить очень осторожно и только после консультации с врачом. Оно возможно при легких степенях брадикардии (ЧСС не менее 40), при отсутствии осложнений и таких проявлений, как обмороки, одышка, головокружения, боли в груди.
Профилактика
Для предупреждения осложнений брадикардии нужно как можно раньше обратиться к специалисту в случае уменьшения пульса и ЧСС менее 60, пройти полноценное обследование для выявления причин состояния. Не менее важно строго следовать рекомендациям врача по лечению эпизодической или длительной брадикардии.
Для профилактики брадикардии необходимо придерживаться образа жизни, снижающего риск болезней сердца:
- отказаться от курения, употребления алкоголя;
- полноценно питаться: ограничить животные жиры, соль, калорийность пищи должна соответствовать энергетическим затратам;
- снижать лишний вес при его избытке;
- избегать нервных стрессов;
- нормализовать давление.
Заключение
Какая бы ни была брадикардия: физиологическая или связанная с болезнями, с симптомами или без них, нужно своевременно проходить контрольные осмотры врача для качественной диагностики, лечения и предупреждения осложнений. Нельзя заниматься самолечением: это может значительно ухудшить состояние.
Источник
Артериальный пульс человека
Пульс в норме
В норме пульсовые колебания симметричны на обеих соответствующих артериях. Различные характеристики пульса на правой и левой лучевых артериях лежат в основе различного пульса (p. difference). Это различие касается наполнения и напряжения пульса, а также времени его появления. Если с одной стороны пульс оказывается меньшего наполнения и напряжения, следует думать о сужении артерии по пути прохождения пульсовой волны. Значительное ослабление пульса с одной стороны может быть связано с расслаивающей аневризмой аорты, периферической эмболией или васкулитом, включая поражение аорты (чаще всего аортит) на разном уровне. В последнем случае постепенное поражение устья одной из крупных артерий приводит к исчезновению пульсации на лучевой артерии (синдром Такаясу).
В период снижения пульсовой волны может ощущаться небольшой новый подъем. Такой двойной пульс носит название дикротического. Дикротический подъем присущ и нормальному пульсу, что регистрируется на сфигмограмме. При ощупывании пульса дикротия определяется редко, дикротическая волна объясняется тем, что в начале диастолы часть крови аорты делает небольшое движение назад и как бы ударяется о закрывшиеся клапаны. Этот удар создает новую периферическую волну, следующую за главной.
При правильном ритме, но существенных колебаниях в величине сердечного выброса констатируют так называемый альтернирующий пульс (p. alternans), при котором наполнение отдельных пульсовых волн колеблется.
Таким образом, отмечают разнообразные изменения свойств пульса. Среди них наибольшее значение, помимо частоты и ритма, имеют наполнение и напряжение пульса. В типичных случаях у здорового человека регистрируют пульс ритмичный умеренного (или удовлетворительного) наполнения и ненапряженный.
Оценка свойств и основных характеристик пульса
Частота пульса определяется путем подсчета пульсовых ударов за 15-30 с с умножением полученной цифры на 4-2. При неправильном ритме следует считать пульс в течение всей минуты. Нормальная частота пульса у мужчин 60-70 ударов в минуту, у женщин до 80 ударов в минуту, у детей и пожилых лиц пульс чаще. При оценке частоты пульса следует учитывать, что частота его увеличивается при психическом возбуждении, у некоторых лиц — при общении с врачом, при физическом напряжении, после приема пищи. При глубоком вдохе пульс учащается, при выдохе становится реже. Учащение пульса наблюдается при многих патологических состояниях.
Ритм пульса может быть правильным (p. regularis) и неправильным (p. irregularis). Обычно пульсовые волны следуют через близкие по продолжительности промежутки времени. При этом пульсовые волны в норме одинаковы или почти одинаковы — это равномерный пульс (p. aequalis). В патологических Условиях пульсовые волны могут иметь разную величину — неравный пульс (p. inaequalis), что зависит от разницы в величине диастолического наполнения и систолического выброса левого желудочка.
Систолический выброс при отдельных сокращениях сердца может быть таким различным, что пульсовая волна при сокращениях с малым выбросом может не доходить до лучевой артерии, при этом соответствующие пульсовые колебания не воспринимаются пальпаторно. Поэтому если одновременно определить число сердечных сокращений при аускультации сердца и при пальпации пульса на лучевой артерии, выявится разница, т. е. дефицит пульса, например число сердечных сокращений при аускультации 90 в минуту, а пульс на лучевой артерии 72 в минуту, т. е. дефицит пульса составит 18. Такой пульс с дефицитом (p. deficiens) имеет место при мерцательной аритмии с тахикардией. В этом случае отмечаются большие различия в продолжительности диастолических пауз и, следовательно, в величине наполнения левого желудочка. Это приводит к значительной разнице в величине сердечного выброса во время отдельных систол. Нарушения ритма сердца лучше всего могут быть охарактеризованы и оценены при электрокардиографии.
Напряжение пульса характеризуется тем давлением, которое нужно оказать на сосуд, чтобы полностью прервать пульсовую волну на периферии. Напряжение пульса зависит от артериального давления внутри артерии, которое может быть ориентировочно оценено по напряжению пульса. Различают пульс напряженный, или твердый (p. durus), и пульс мягкий (p. mollis), или ненапряженный.
Наполнение пульса соответствует колебаниям объема артерии в процессе сердечных сокращений. Оно зависит от величины систолического выброса, общего количества крови и ее распределения. Наполнение пульса оценивается при сравнении объема артерии при полном ее сдавлении и при восстановлении в ней кровотока. По наполнению различают пульс полный (p. plenus), или удовлетворительного наполнения, и пульс пустой pp. vacuus). Наиболее ярким примером снижения наполнения пульса является пульс при шоке, когда уменьшаются количество циркулирующей крови и одновременно систолический выброс.
Величина пульса определяется на основании общей оценки напряжения и наполнения пульса, их колебаний при каждом пульсовом ударе. Величина пульса тем больше, чем больше амплитуда артериального давления. По величине различают пульс большой (p. magnus) и пульс малый (p. parvus).
Форма пульса характеризуется быстротой подъема и падения давления внутри артерии. Подъем может совершаться более быстро, что зависит от скорости, с которой левый желудочек выбрасывает кровь в артериальную систему. Пульс, характеризующийся быстрым подъемом пульсовой волны и быстрым падением, носит название быстрого (p. celer). Такой пульс наблюдается при недостаточности аортального клапана, в меньшей степени при значительном нервном возбуждении. При этом пульс бывает не только скорым, но и высоким (p. celer et altus). Противоположная форма пульса — p. tardus et parvus характеризуется медленным подъемом пульсовой волны и постепенным ее снижением. Такой пульс встречается при стенозе устья аорты.
[10], [11], [12], [13]
Аускультация артерий
Аускультация артерий производится без существенного надавливания, так как при большом давлении искусственно вызывается стенотический шум. Отмечают следующие основные места выслушивания: сонная артерия — у внутреннего края грудиноключично-сосцевидной мышцы на уровне верхнего края щитовидного хряща; подключичная — под ключицей; бедренная — под пупартовой связкой; почечная — в околопупочной области слева и справа. В нормальных условиях тоны выслушиваются над сонными и подключичными артериями: I тон зависит от прохождения пульсовой волны, II тон связан с захлопыванием клапанов аорты и легочной артерии. Шумы в артериях выслушиваются при их расширении или сужении, а также при проведении шумов, образующихся в сердце.
Особое значение имеет аускультация сосудов в локтевой ямке при определении артериального давления.
[14], [15], [16], [17], [18], [19], [20], [21]
Источник