От какого давления гипертрофия
Содержание статьи
Гипертоническая болезнь: что это такое, основные симптомы, признаки
Что такое гипертоническая болезнь?
Это хроническое состояние, при котором кровяное давление повышено. Его отмечают в виде двух чисел, и оптимальное значение — 120/80 мм рт. ст. Первое число — это систолическое давление, которое возникает при выбросе крови из левого желудочка сердца в аорту в момент систолы (сокращения желудочков сердца). Второе число означает диастолическое давление, когда сердечная мышца расслаблена. Кровяное давление повышается при физических нагрузках, эмоциональном возбуждении, но его значение должно быть близким к нормальному в состоянии покоя. Если при нескольких измерениях, выполненных в разное время, систолическое давление превышает 139 мм рт. ст. и/или диастолическое давление превышает 90 мм рт. ст., диагностируют гипертонию.
Стойкое повышение кровяного давления связывают с несколькими факторами, среди которых лишний вес и недостаточная физическая активность, неправильное питание, вредные привычки, высокий уровень стресса.
Причины и факторы риска
Гипертензия может быть первичной или вторичной:
- первичная (эссенциальная) гипертония встречается чаще — по разным оценкам в 85-95% случаев. Ее появление не связано с сопутствующими заболеваниями, давление повышается под влиянием комплекса факторов;
- вторичная (симптоматическая) гипертоническая болезнь встречается в 5-15%. В этом случае высокое давление относится к числу симптомов, которые могут быть связаны с эндокринными нарушениями, болезнями почек, аномалиями крупных сосудов.
Когда нарушается регуляция и поддержание оптимального кровяного давления, возникает первичная гипертония. Причиной ее возникновения обычно является постоянное нервное перенапряжение. При диагностике важно как можно точнее установить, чем вызвана гипертония, нет ли у нее вторичных причин (наличие болезней, из-за которых повышается давление).
Есть ряд факторов риска, увеличивающих шансы развития первичной гипертонии:
- лишний вес (ожирение);
- недостаточная активность, гиподинамия, отсутствие физических нагрузок;
- употребление алкоголя и курение;
- стресс, постоянное эмоциональное напряжение;
- недостаток сна, его низкое качество, бессонница;
- избыточное количество потребляемой соли;
- неправильно организованный режим сна и отдыха (в том числе из-за ненормированного или слишком длинного рабочего дня);
- изменения гормонального фона (у женщин могут быть связаны с приемом оральных контрацептивов, с наступлением менопаузы);
- наследственные факторы (всего выявлено более 20 генов, которые определяют предрасположенность к гипертонии);
- возраст старше 65 лет (заболевание может встречаться и у молодых людей, периодически контролировать артериальное давление стоит уже после 35 лет);
- неправильное питание (недостаток овощей и фруктов в рационе, избыток продуктов с высоким содержанием трансжиров и насыщенных жиров);
- болезни почек, сахарный диабет и некоторые другие сопутствующие состояния, заболевания.
Многие из этих факторов связаны между собой и усиливают действие друг друга. Часть из них можно контролировать (например, рацион и режим питания, сон, физическую активность, вес, употребление алкоголя, курение). Это — простой способ снизить риск появления гипертонии или улучшить самочувствие в случае, если давление уже повышено.
Классификация
Для классификации заболевания применяют два подхода: по степеням и стадиям. Степени гипертонии различаются тем, до каких значений поднимается артериальное давление, разница между стадиями — в течении заболевания, в количестве, тяжести сопутствующих органических поражений.
Первая степень
Систолическое артериальное давление — более 139 и менее 159 мм рт. ст., а диастолическое находится на уровне 90-99 мм рт. ст. При повышенных значениях нормализовать кровяное давление можно, скорректировав образ жизни. Для этого нужно увеличить физическую активность, скорректировать питание, отказаться от вредных привычек, снизить уровень стресса.
Вторая степень
При второй степени значения артериального давления становятся высокими и составляют 160-179 мм рт. ст. для систолического и 100-109 мм рт. ст. для диастолического. При таких значениях нагрузка на сердце сильно увеличивается. Кровоснабжение головного мозга ухудшается, и это может вызывать головные боли и головокружение, снижение работоспособности. Возникают изменения на глазном дне. Начинается склероз тканей и сосудов почек, выделительная функция нарушается, возможно развитие почечной недостаточности. Состояние сосудов ухудшается. Для лечения нужно изменить образ жизни, а также начать прием лекарств.
Третья степень
Значение систолического давления — выше 180 мм рт. ст., диастолического — выше 110 мм рт. ст. При гипертонической болезни нагрузка на сердце становится слишком высокой и провоцирует необратимые изменения. Давление нужно постоянно снижать с помощью лекарств. Без этого возникает угроза острой сердечной недостаточности, аритмии, стенокардии, инфаркта миокарда, других тяжелых состояний. Пациентам с гипертонией третьей степени нужно постоянно находиться под наблюдением у врача. Необходим непрерывный прием лекарств, снижающих кровяное давление.
Таблица 1. Здесь можно быстро взглянуть на цифры и понять степень гипертонии (или её отсутствие)
| Артериальное давление | Систолическое (мм рт. ст.) | Диастолическое (мм рт. ст.) |
|---|---|---|
| В норме | < 130 | < 85 |
| В норме, т.н. предгипертония | 130-139 | 85-89 |
| 1 — лёгкая степень гипертонии | 140-159 | 90-99 |
| 2 — умеренная степень гипертонии | 160-179 | 100-109 |
| 3 — тяжёлая степень гипертонии | ≥ 180 | ≥ 110 |
Стадии гипертонии
Болезнь развивается постепенно. Всего выделяют три стадии.
- Первая стадия: умеренная гипертоническая болезнь. Кровяное давление нестабильно, его значения могут изменяться в течение дня. На этой стадии состояние внутренних органов и центральной нервной системы остается нормальным, признаков органического поражения нет. Гипертонические кризы случаются редко и протекают относительно легко.
- Вторая стадия: тяжелая гипертония. На второй стадии происходит значительное повышение артериального давления, самочувствие часто ухудшается, гипертонические кризы становятся тяжелыми. На этом этапе из-за постоянно высокого кровяного давления начинаются изменения внутренних органов. Появляются сосудистые нарушения, ухудшается кровоснабжение головного мозга. Артерии сетчатки сужаются. Развивается гипертрофия левого желудочка сердца, и это увеличивает риск тяжелых сердечных патологий. Появляются признаки нарушений работы почек (повышение уровня альбумина в моче, повышение уровня креатинина в сыворотке крови)
- Третья стадия: очень тяжелая гипертония. Кровяное давление становится критически высоким — выше 200 мм рт. ст. для систолического и 125 мм рт. ст. для диастолического. Усиливаются органические поражения, развивается сердечная недостаточность, тромбозы мозговых сосудов, аневризмы, почечная недостаточность и другие тяжелые состояния. Часто происходят тяжелые гипертонические кризы.
Симптомы
Даже при значительном повышении артериального давления у гипертонической болезни долгое время может не быть симптомов. По этой причине нужно периодически измерять кровяное давление (контроль особенно важен для тех, кто старше 35 лет). Измерить давление можно автоматическим электронным тонометром — такие приборы продаются в аптеках.
Среди основных симптомов гипертонии — головная боль, головокружение, тяжесть в голове. Эти проявления связаны со спазмом сосудов и ухудшением кровоснабжения головного мозга. Возможно кровотечение из носа, звон в ушах, снижение зрения, сердечные аритмии. При тяжелом течении гипертонической болезни может появляться слабость, боли в груди, тошнота, рвота, тремор («дрожание» мышц). Среди других симптомов — появление пелены или черных точек перед глазами, проблемы со сном, сильное сердцебиение, шум в ушах.
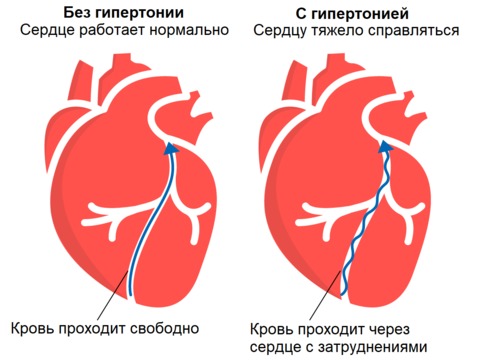 Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Рисунок 1. При гипертонической болезни стенки сердца могут гипертрофироваться — а это ухудшает кровообращение.
Если болезнь прогрессирует, острота зрения постепенно снижается, может уменьшаться чувствительность рук или ног, в тяжелых случаях возможен их паралич. В периоды стресса, на фоне нервного перенапряжения или физической активности симптомы могут нарастать. Чаще они проявляются у людей среднего и пожилого возраста. Заболевание протекает тяжелее при наличии лишнего веса, вредных привычек, при склонности к перееданию, при высоком уровне стресса.
Обратиться за консультацией к терапевту или кардиологу нужно при регулярных головных болях, головокружении, проблемах со зрением, если при самостоятельном измерении кровяного давления его значения часто повышены.
Диагностика
Обычно диагностика ведется в трех направлениях:
- измерение кровяного давления. Выполняется с интервалом в несколько часов или на протяжении 2-3 дней для того, чтобы определить степень гипертонии и ее стадию;
- выявление причин болезни. Важно определить, является ли артериальная гипертензия первичной или вторичной (вызванной другими заболеваниями). Во втором случае может потребоваться специфическое лечение;
- контроль общего состояния здоровья. При обследовании контролируют состояние сердца, сосудов головного мозга, глазного дна, почек. Из-за повышенного кровяного давления работа этих органов нарушается. При диагностике важно оценить их состояние.
На первом приеме врач проведет опрос, соберет детали анамнеза, которые относятся к заболеванию. Будет нужна информация о том, как долго пациент страдает от гипертонии, каким является уровень артериального давления, есть ли симптомы болезней сердца, апноэ, сильный храп, были ли у человека или его близких родственников инсульты, заболевания периферических артерий, подагра, диабет, болезни почек. Врач обязательно задаст вопросы об образе жизни: физической активности, вредных привычках, режиме питания, приеме лекарств.
Для пациентов с артериальной гипертензией проводят следующие обследования:
- измерение артериального давления. Его измеряют несколько раз в состоянии покоя (за полчаса до измерения исключают физическую активность, употребление кофеина, курение), измерения проводят в разное время суток;
- общее обследование: измерение роста и веса, окружности талии, прощупывание живота, оценка пульсации периферических артерий;
- анализ мочи. Важны уровни альбумина и креатинина — отклонение от нормы указывает на нарушение работы почек и требует проведения УЗИ;
- анализ крови для контроля уровней калия, креатинина, липидов, назначают УЗИ почек. Оценка уровня липидов нужна для контроля липидного обмена, чтобы исключить риск осложнений со стороны сердечно-сосудистой системы;
- ЭКГ выполняют при выявлении гипертрофии левого желудочка для контроля состояния сердца.
Дополнительно врач может направить пациента на кардиологическое или неврологическое обследование, на обследование органов дыхательной системы.
Лечение гипертонической болезни
Артериальная гипертензия — болезнь, которую нельзя окончательно вылечить, но можно контролировать. Терапия и изменение образа жизни позволяют остановить развитие гипертонии, уменьшить частоту и тяжесть кризов и убрать симптомы. Но самое главное — снизить риски для сердечно-сосудистой системы, головного мозга, почек.
Лечение начинают с коррекции образа жизни:
- отказ от курения;
- отказ от употребления алкоголя или существенное ограничение количества спиртного;
- диета: рацион корректируют, уменьшают потребление соли (менее 3,75 г в сутки), увеличивают количество овощей и фруктов (в идеале нужно 5 порций в день), цельнозерновых, молочных продуктов, продуктов со сниженной жирностью, ограничивают потребление калорий. Если нет противопоказаний и заболеваний почек, увеличивают употребление продуктов, содержащих калий (шпинат, фасоль, тыква, рыба, молоко, кефир, йогурт и другие);
- увеличение физической активности. Рекомендуют умеренные нагрузки, способствующие снижению веса и укреплению сердечно-сосудистой системы.
Артериальное давление при лечении снижают до целевых значений (ниже 130/80 мм рт. ст.), чтобы уменьшить риск осложнений. При таком снижении нужен постоянный контроль врача. Используемый для домашних измерений тонометр должен регулярно калиброваться. Для пациентов с диабетом, беременных женщин, пожилых и ослабленных людей применение антигипертензивных препаратов требует особой осторожности.
Для лечения гипертонии могут использоваться:
- адренергические модификаторы. Снижают активность симпатической нервной системы и уменьшают кровяное давление, но могут вызывать сонливость, заторможенность, и поэтому применяются редко;
- ингибиторы АПФ. Уменьшают периферическое сосудистое сопротивление, часто назначаются больным с диабетом;
- блокаторы рецепторов ангиотензина II. Имеют действие, схожее с ингибиторами АПФ, а поэтому не назначаются вместе с ними. Не назначаются при беременности;
- бета-блокаторы. Обеспечивают снижение артериального давления за счет замедления сердечного ритма;
- блокаторы кальциевых каналов. Снижают общее периферическое сосудистое сопротивление, могут провоцировать рефлекторную тахикардию;
- прямые вазодилататоры. Оказывают прямое действие на кровеносные сосуды, применяются при тяжелой гипертонии;
- диуретики. Уменьшают объем плазмы крови, что позволяет снизить артериальное давление, но при этом могут спровоцировать гиперкалиемию.
Важно! Назначать лекарства и их дозировки должен терапевт или кардиолог после обследования. Прием лекарств без назначения врача может быть опасным.
Если врач назначает прием лекарств, периодически нужно проходить контрольные осмотры, чтобы оценивать эффективность лечения и корректировать его. Важно скорректировать образ жизни, восстанавливать нормальное состояние здоровья так, чтобы для контроля течения гипертонической болезни требовалось минимальное количество медикаментов.
Возможные осложнения
Из-за повышенного кровяного давления стенки артерий теряют эластичность, а сердечная мышца работает со слишком высокой нагрузкой. Это увеличивает риск стенокардии, острой сердечной недостаточности, инфаркта. Из-за нарушений кровоснабжения головного мозга возможны транзиторные ишемические атаки и инсульты. Тяжесть гипертонии будет нарастать без лечения и коррекции образа жизни: давление продолжит повышаться, и это приведет к поражению внутренних органов, ухудшит общее состояние здоровья и самочувствие. Курение, употребление алкоголя, переедание, недостаток физической активности и высокий уровень стресса ускоряют развитие гипертонической болезни, делают ее течение более сложным.
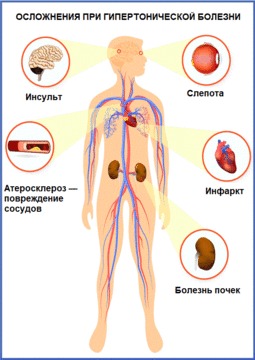 Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Рисунок 2. Наглядно: какие бывают осложнения при гипертонической болезни. Источник: СС0 Public Domain
Последствия
Без лечения артериальная гипертензия провоцирует тяжелые последствия. Постоянный спазм сосудов головного мозга приводит к ишемии, инсульту. Они опасны тяжелой инвалидностью и даже смертью. Когда нагрузка на сердечную мышцу становится слишком высокой, возникает тахикардия, аритмия, сердечная недостаточность. Без лечения возможен инфаркт миокарда.
Тяжесть гипертонических кризов возрастает, они становятся осложненными, угрожают жизни и могут сопровождаться инсультом, острым коронарным синдромом и другими тяжелыми состояниями. Качество жизни на фоне гипертонической болезни без адекватной терапии и восстановления нормального состояния здоровья резко снижается, вплоть до тяжелой инвалидности.
Прогноз
Прогноз является хорошим, если пациент вовремя обращается к врачу, принимает меры для контроля кровяного давления и влияющих на гипертоническую болезнь факторов. В этом случае удается избежать отдаленных последствий гипертонии и ее тяжелого течения. Даже при тяжелой степени артериальной гипертензии необходимо проходить лечение и корректировать образ жизни.
Профилактика
Для профилактики гипертонической болезни рекомендован самостоятельный контроль артериального давления в возрасте старше 35 лет или при появлении симптомов гипертонии. Важно исключать действие факторов, провоцирующих повышение кровяного давления: контролировать питание, исключить курение и употребление алкоголя, снижать уровень стресса, больше времени уделять физической активности: словом, вести здоровый образ жизни.
 Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Рисунок 3. Профилактика гипертонии. Источник: СС0 Public Domain
Заключение
Артериальная гипертензия — опасное заболевание, но его можно контролировать, сохраняя нормальное состояние здоровья и снижая риск осложнений. Для этого важно следить за уровнем артериального давления, контролировать вес, вести здоровый образ жизни, проходить профилактические осмотры у терапевта или кардиолога.
Источники
- George L. Bakris, MD, Артериальная гипертензия. // Справочник MSD — 2019
- Российское кардиологическое общество. Клинические рекомендации. Артериальная гипертензия у взрослых. — 2019
- WHO. Гипертония.
Источник
Гипертрофия правого предсердия
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Термин гипертрофия введен для обозначения компенсационного увеличения, возникшего в результате какой-либо недостаточности или дефицита. Гипертрофия правого предсердия менее распространена, нежели левого, так как последнее испытывает сравнительно большие функциональные нагрузки.
Сердце имеет четыре отдела, способные на фоне негативных причин увеличиваться в объеме. Исключением и физиологической нормой считается рост сердечного объема вследствие регулярных аэробных тренировок у профессиональных спортсменов и лиц, ведущих активный образ жизни. Патологическое разрастание клеток сердечной ткани (кардиомиоцитов) зачастую влечет за собой сопутствующие заболевания. Гипертрофия одной из сердечной камер характеризуется своими особенностями и имеет свойственную только ей симптоматику. Следует отметить, что гипертрофия не относится к самостоятельным болезням, а является синдромом совокупности нарушений, приведших к неблагоприятному состоянию.
Гипертрофия правого предсердия, как результат изменений в малом круге кровообращения, возникает при дыхательных нарушениях, обусловлена патологией трехстворчатого клапана или сосудов, нередко является следствием сердечных пороков врожденного типа. Перечисленные болезни приводят к гипертонии артерии легкого и значительным сердечным перегрузкам, увеличивающим предсердие справа и вызывающим его недостаточность.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
I42.1 Обструктивная гипертрофическая кардиомиопатия
I42.2 Другая гипертрофическая кардиомиопатия
Причины гипертрофии правого предсердия
Гипертрофия правого предсердия может быть вызвана повышенной массой тела или ожирением, деформацией ребер, сильным эмоциональным всплеском, различными пристрастиями (например, к алкоголю).
Виды гипертрофии подразделяются в зависимости от факторов, влияющих на функционирование сердца:
- миофибриллярная или рабочая — развивается на фоне интенсивных нагрузок или постоянного перенапряжения здорового организма;
- заместительная — результат приспосабливаемости сердца к нормальному режиму при различных болезненных состояниях;
- регенерационная — после инфаркта на его месте формируется рубец, а расположенные вокруг кардиомиоциты разрастаются, забирая на себя функции утраченной зоны.
Выделяют следующие причины гипертрофии правого предсердия:
- легочные патологии — бронхит либо обструктивное легочное хронического типа заболевание способны увеличить кровяное давление в легочной артерии, которая принимает кровь из желудочка справа;
- эмболия артерии легкого — легкие сообщаются с правым желудочком посредствам артерии, несущей кровь для очищения с последующим кислородным насыщением. Формирование тромба в артерии легкого препятствует свободному кровотоку, что обуславливает повышение нагрузки на сердечную мышцу, стремящуюся возобновить анатомически правильное течение крови. Причем максимум усилий наблюдаются в правых сердечных камерах;
- стеноз трехстворчатого клапана — перегородка, размещенная между предсердием и желудочком справа, помогает крови нормально циркулировать из правого предсердия в правый желудочек. Уменьшение просвета клапана (стеноз) снижает количество перетекающей крови. Для избавления от застоя, давление в камере предсердия справа возрастает, но функционирование в повышенном режиме приводит к дилатации и гипертрофии;
- недостаточность трикуспидального клапана — изменения в трехстворчатом клапане, обусловленные с невозможностью его полного закрытия и обратным кровооттоком от желудочка в предсердие;
- нередко гипертрофия правого предсердия — следствие увеличения желудочка справа;
- врожденные пороки сердца — подобные заболевания характеризуются проблемами с трикуспидальным, митральным или клапаном артерии легкого. Любое изменение строения сердца приводит к дисфункции кровотока и впоследствии к гипертрофии.
[11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Признаки гипертрофии правого предсердия
Гипертрофия правого предсердия выражается болевыми ощущениями в области груди, дыхательными нарушениями, а также усталостью. Нередко неблагоприятной симптоматике предшествуют: перенесенное воспаление легких, обострение бронхиальной астмы, эмболия артерии легкого и т.п. После терапии основного заболевания тревожные проявления могут стихать и даже полностью исчезнуть. Помимо клинических проявлений легочных проблем, при гипертрофии возможны признаки венозного застоя. Тревожные признаки гипертрофии правого предсердия характеризуются:
- кашлем, одышкой, ухудшением функции дыхания;
- отечностью;
- побледнением кожных покровов, цианозом;
- притуплением внимания;
- незначительными покалываниями, дискомфортом в области сердца;
- патологией сердечного ритма.
В большинстве случаев гипертрофия протекает бессимптомно, а проявление клинических симптомов отмечается уже в запущенной стадии. Незамедлительно проконсультируйтесь у врача, если заметили — учащенное сердцебиение, головокружение (потеря сознания), отеки нижних конечностей.
Гипертрофия правого предсердия при беременности
К достаточно сложным экстрагенитальным заболеваниям при вынашивании малыша относят сердечно-сосудистые патологии. Любую беременность характеризует динамика постепенного, постоянного, иногда внезапного типа с явными физиологическими и гормональными изменениями. Сердечно-сосудистая система претерпевает колоссальные нагрузки в процессе беременности, по этой причине важно своевременно установить правильный диагноз, а также оценить способность женщины к вынашиванию и родам. Идеальным вариантом будет решение вопроса о допустимости беременности до зачатия, чтобы предупредить риск здоровья и угрозу жизни матери и малыша.
Известно, что гипертрофия правого предсердия при беременности не является самостоятельным нарушением. Заболевание может быть вызвано, как врожденными так и приобретенными, в том числе за период вынашивания, патологиями. С целью контроля состояния, беременных с сердечными проблемами показано госпитализировать трижды за весь срок. Первое помещение в стационар необходимо для тщательного исследования порока, определения активности патологического процесса и функционирования системы кровообращения с рассмотрением вопроса о возможном прерывании беременности. Повторная госпитализация требуется из-за достигающего пика физиологического напряжения для поддержания работоспособности сердца. Пребывание в стационаре в третий раз помогает специалистам определить способ родоразрешения.
Последствия гипертрофии правого предсердия
Патологии легких хронического типа негативно сказываются на малом круге кровообращения и формируют избыточное число соединительной ткани, снижают площадь газообмена и объем микроциркуляции. Такие нарушения создают избыточное давление в сосудах легких, влекущих в свою очередь активное сокращение правых сердечных полостей, которые спустя время гипертрофируются.
Выделяют следующие последствия гипертрофии правого предсердия:
- неминуемая дилатация (расширение) сердечного отдела;
- недостаток кровотока обоих кругов;
- появление легочного сердца;
- венозный застой;
- развитие отеков;
- выявление синюшности кожных покровов;
- одышка.
Прогрессирование болезни обуславливает наличие сбоев работы других внутренних органов.
[24], [25], [26], [27], [28], [29], [30], [31], [32]
Диагностика гипертрофии правого предсердия
Как показывает практика, уже на этапе физиокального обследования врач устанавливает гипертрофию миокарда. На вооружении специалиста техника аускультации — оценка состояния внутренних органов путем прослушивания. Исследование пациента стетоскопом позволяет выявить шумы в сердечной зоне, свидетельствующие о дисфункции клапанов и наличии заболевания. Электрокардиограмма необходима с целью нахождения нарушений и отклонений в функционировании сердца, о чем свидетельствуют увеличенная амплитуда и заострение зубцов.
Более точная диагностика гипертрофии правого предсердия — эхокардиография, которая проводится при помощи ультразвука. Метод дает представление о размере и толщине стенок сердечных камер, помогает получить полную картину кровотока с детализацией состояния клапанов и тканей органа.
Охарактеризовать величину предсердий и желудочков, а также выявить легочные патологии, что особенно актуально при врожденных пороках, можно посредствам рентгенографии.
[33], [34], [35], [36]
Гипертрофия правого предсердия на ЭКГ
Чрезмерные перегрузки правого предсердия выражается отклонением электрической осью вправо, вперед и вниз. Грудные отведения в норме — двухфазный зубец Р в положительной фазе отображает возбуждение правого предсердия, а отрицательной — левого. Появление гипертрофии предсердия справа характеризуется ростом положительной фазы зубца, которая заостряется и увеличивается по высоте.
Гипертрофия правого предсердия на экг дифференцируется по совокупности признаков, обозначенных Р-pulmonale и характерных для легочной патологии, включая хроническое легочное сердце и легочную гипертензию, нарушения малого круга кровообращения. Гипертрофия правого предсердия оценивается по следующим признакам: •
высокой амплитудой зубца Р и заострением вершины с отведением I, III, aVF (величина Р более 2.5мм); •
первая положительная фаза, преобладающая над отрицательной, определяется высокой и заостренной формой Рv1,2; •
уширение или продолжительность зубца Р выше 0.1 с.
Если возникают сложности дифференцирования гипертрофии, пользуются индексом Макруза — соотношение величины Р и сегмента РQ. Патология правого предсердия дает индекс меньше 1.1.
Лечение гипертрофии правого предсердия
Как известно, гипертрофия правого предсердия — это вторичная проблема. Привести размеры предсердия в норму, улучшить снабжение организма кислородом благодаря здоровому функционированию сердца, возможно путем терапии первопричины. Итак, лечение гипертрофии правого предсердия базируется на комплексном подходе к лечению основной патологии. Врачами проводится медикаментозная коррекция состояния, а от самого пациента зачастую требуется изменение привычного жизненного уклада. Без правильного обращения с собственным организмом усилия специалистов могут быть тщетными. Отказ от пагубных пристрастий, разумные ограничения в ежедневном рационе (снижение потребления соли, воды, продуктов с холестерином и т.п.), приведение в норму массы тела, но в тоже время умеренное физическое нагружение. Все перечисленное ускорит процессы выздоровления и восстановления, предотвратит возможность рецидива.
При диагнозе легочное сердце, являющимся следствием легочных проблем, работают над компенсацией легочной функции с применением противовоспалительных мер, бронхорасширяющих и других необходимых медикаментов. Пороки клапана в большинстве ситуаций требуют оперативного лечения. Для устранения симптоматики заболеваний миокарда назначают антиаритмическую терапию, включающую сердечные гликозиды и лекарственные средства, стимулирующие обменные процессы мышечных структур (например, рибоксин).
Своевременно диагностированная гипертрофия правого предсердия приобретенного характера дает высокие шансы на полное выздоровление и долгую, полноценную жизнь.
Профилактика гипертрофии правого предсердия
Профилактика гипертрофии правого предсердия начинается со здорового образа жизни, правильного режима дня и сбалансированного питания. Если ваша профессия не связана с профессиональным спортом, не следует изнурять себя физическими упражнениями и колоссальными нагрузками. Для поддержания отличного настроения и созданию прекрасной телесной формы достаточно ежедневных прогулок, плавания, езды на велосипеде либо умеренной пробежки.
Сегодня все больше специалистов склоняется к тому, что организм трудно переносит запредельные нагрузки, которые повышают давление в системе кровообращения и служат причиной развития гипертрофии. Следующей колоссальной проблемой, бьющей по сердечной мышце, является нервное перенапряжение. Конечно, невозможно посадить себя под колпак в полный вакуум, но следует сделать все, дабы предупредить изнашивание сердца. Может быть, поэтому число людей, увлеченных йогой, медитацией, релаксационными практиками, непреклонно растет? Умение думать о хорошем, замечать приятное, вдохновляться окружающим миром становится необходимым навыком каждого жителя огромного мегаполиса.
Своевременное обращение к врачу по поводу болезней, способных дать осложнение на кровеносную систему, грамотное поддержание здоровья при наличии врожденных пороков сердца — не менее важная профилактика гипертрофии правого предсердия.
Прогноз гипертрофии правого предсердия
Исходя из того, что гипертрофия правого предсердия — это следствие какого-либо заболевания или порока, то благоприятное медицинское заключение строиться на основании удачного лечения и особенностей течения первичной патологии. Огромную роль играет степень необратимых изменений в тканях и функционировании сердца. Если предшествующей болезнью является врожденный порок, например, стеноз артерии легкого, приведший к дилатации и гипертрофии сначала желудочка, а затем предсердия справа, то требуется оперативное вмешательство.
Пороки приобретенного типа, формирующиеся по причине перенесенного заболевания чаще инфекционной природы, на первых стадиях хорошо поддаются комплексной терапии. Прогноз гипертрофии правого предсердия во многом определяется тяжестью порока, наличием сопутствующих патологий и состоянием организма пациента (например, при беременности клиническая картина может усугубиться), выраженностью нарушений гемодинамики.
При условии раннего диагностирования, грамотной терапии и соблюдении всех врачебных рекомендаций гипертрофия правого предсердия не считается приговором для пациента. В этой связи очень важно прислушиваться к сигналам собственного организма и во время обратиться за медицинской помощью.
Источник