Какого давление в малом круге кровообращения
Гипертензия малого круга кровообращения
патологическое повышение кровяного давления в легочных сосудах, а также формирующееся в связи с этим патологическое состояние, характеризующееся нарушением кровотока и газообмена в легких, гипертрофией и нарушением насосной функции правого желудочка сердца. Выделяют венозную, капиллярную и прекапиллярную (артериальную) Г. м. к. к. Иногда как синоним Г. м. к. к. употребляют термин «легочная гипертензия»; однако обычно под последней подразумевают состояние с повышением систолического давления (выше 25 мм рт. ст.) в легочном стволе — легочную артериальную гипертензию. Она может развиваться как изолированно, если обусловлена нарушениями гемодинамики проксимальнее легочных капилляров, так и вследствие предшествующего ей повышения давления в легочных венах и капиллярах.
Этиология и патогенез. Различают первичную легочную артериальную гипертензию (первичную Г. м. к. к.) — редкое самостоятельное заболевание (выявляется не более чем в 1% всех случаев смерти больных с легочным сердцем) и вторичную, или симптоматическую, Г. м. к. к. — осложнение некоторых болезней сердца, легочных сосудов (васкулиты, тромбозы, эмболии) и дыхательной системы, особенно хронических обструктивных заболеваний легких (хронического обструктивного бронхита, бронхиальной астмы, эмфиземы легких). Этиология первичной Г. м. к. к. не известна; в качестве возможных этиологических факторов обсуждаются генетические отклонения (описаны семейные формы), гормональные нарушения, токсико-аллергические воздействия (в т.ч. лекарственные), иммунопатологические процессы и др.
В патогенезе Г. м. к. к. обязательно присутствует увеличение хотя бы одного из трех гемодинамических параметров, формирующих кровяное давление: энергии сердечного выброса, объема крови в сосудистом русле, периферического сопротивления кровотоку. Увеличение сердечного выброса и гиперволемия являются гемодинамической основой Г. м. к. к. при врожденных дефектах межжелудочковой и межпредсердной перегородок сердца, комплексе Эйзенменгера, незаращении боталлова протока. В других случаях Г. м. к. к. определяющее значение в ее развитии имеет повышение сопротивления кровотоку в легочных сосудах вследствие органического или функционального сужения их общего просвета либо в связи с повышением вязкости крови при полицитемии (у больных с эритремией и вторичным эритроцитозом при дыхательной недостаточности с гипоксией (Гипоксия)). Органическое уменьшение просвета сосудистого русла легких играет существенную роль в развитии Г. м. к. к. после пульмонэктомии, при васкулитах, тромбозе и эмболиях легочных сосудов, их частичной облитерации при пневмосклерозе и фиброзах легких, а также в прогрессировании первично-функциональной Г. м. к. к. вследствие развития под ее влиянием гипертрофии и склероза мышечного слоя легочных артерий с сужением их просвета.
Функциональная гипертония легочных артериол играет ведущую патогенетическую роль в начальных стадиях первичной Г. м. к. к., а также вторичной Г. м. к. к., развивающейся при патологии левых отделов сердца и при дыхательной недостаточности. Митральные пороки сердца, миксома левого предсердия, мерцательная аритмия с тахисистолией, а также левожелудочковая сердечная недостаточность создают затруднение оттоку крови из легочных вен, что приводит к венозной и капиллярной Г. м. к. к., угрожающей развитием отека легких. Однако в ответ на повышение давления в легочных венах возникает рефлекторная гипертония легочных артериол (рефлекс Китаева), что уменьшает переполнение кровью капилляров и вен, но приводит при этих заболеваниях к раннему возникновению артериальной Г. м. к. к. При обструктивных заболеваниях легких в развитии артериальной Г. м. к. к. взаимодействует несколько патогенетических факторов (сдавление капилляров высоким внутригрудным давлением, облитерация части сосудов в зонах пневмосклероза, повышение вязкости крови и др.), но ведущим является функциональный спазм артериол, возникающий в ответ на снижение парциального давления кислорода в альвеолах при их гиповентиляции. Эта же реакция артериол, которая в норме обеспечивает выключение бесполезного для газообмена кровотока в невентилируемых участках легких, лежит в основе патогенеза артериальной Г. м. к. к. у лиц, пребывающих в разреженной атмосфере (например, при горной болезни (Горная болезнь)).
Патологические процессы, приводящие к Г. м. к. к., нарушают нормальное соотношение вентиляции и кровотока, а также газообмен в легких, артериальная гипертензия создает повышенную нагрузку на правые отделы сердца. Чем выше степень легочной артериальной гипертензии, тем большую работу совершает правый желудочек, особенно при физической нагрузке, когда давление дополнительно возрастает за счет увеличения сердечного выброса. Это приводит к гипертрофии правого желудочка, а также его дистрофии, что вызвано гиперфункцией, которая в условиях дыхательной недостаточности развивается быстро и становится причиной правожелудочковой сердечной недостаточности (Сердечная недостаточность). При артериальной гипертензии, обусловленной патологией органов дыхания или легочных сосудов, такие изменения правого желудочка квалифицируются как легочное сердце (Лёгочное сердце).
Клиническая картина и диагноз. При Г. м. к. к. любой природы отмечается одышка, возможны диффузный цианоз, а при резко выраженной артериальной Г. м. к. к. также боли в области сердца в результате перерастяжения стенок легочного ствола. Однако при вторичной Г. м. к. к. эти симптомы не являются специфическими (они могут быть проявлением основного или сопутствующего заболевания) и правильно интерпретируются лишь в сопоставлении с другими данными о наличии и природе Г. м. к. к. Достоверными клиническими признаками венозной и капиллярной Г. м. к. к. у больных с патологией сердца являются «застойные» влажные хрипы в легких на фоне одышки с учащенным и глубоким дыханием (полипноэ), ортопноэ, рентгенологическая картина избыточного кровенаполнения вен, интерстициального или альвеолярного отека легких, а иногда и гемосидероза (зернистые тени в легких за счет отложений гемосидерина).
К специфическим проявлениям артериальной Г. м. к. к. относятся усиление, акцент и расщепление II тона сердца над легочным стволом, признаки гипертрофии и (или) дилатации правого желудочка сердца (по данным пальпации, перкуссии, инструментальных исследований), если отсутствуют органические пороки трехстворчатого клапана и клапана легочного ствола. При резко выраженной легочной артериальной гипертензии возможна относительная недостаточность этих клапанов, обусловливающая появление соответственно систолического шума в проекции трехстворчатого клапана и диастолического шума в проекции клапана легочного ствола (шум Стила).
Первичная Г. м. к. к. выявляется обычно у лиц в возрасте от 10 до 40 лет, причем среди взрослых значительно чаще заболевают молодые женщины. Болезнь развивается исподволь, проявляясь вначале только повышенной утомляемостью, общей слабостью, затем одышкой, которая становится ведущей жалобой больных, быстро прогрессирует, и уже через несколько месяцев после ее появления она ограничивает объем выполняемой больным работы пределами самообслуживания и медленной ходьбы. Нередко отмечаются боли в груди при физической нагрузке, иногда ненадсадный сухой кашель (покашливание), редко кровохарканье; некоторые больные жалуются на головокружение, обмороки. В ряде случаев первичная Г. м. к. к. сочетается с синдромом Рейно (см. Рейно синдром). В отличие от большинства симптоматических форм Г. м. к. к., цианоз при первичной Г. м. к. к. появляется поздно на фоне уже выраженной одышки и явных признаков гипертрофии правого желудочка сердца. Цианоз чаще имеет фиолетовый оттенок, обычно заметен вначале только на лице и в подногтевых ложах и лишь в стадии склероза легочных артерий становится темным и распространенным. Перкуссия и аускультация легких существенной патологии не выявляет. При выслушивании сердца обнаруживаются тахикардия, резкое усиление, акцент и расщепление II тона сердца над легочным стволом, иногда систолический и диастолический шумы у основания сердца, заставляющие исключать связь Г. м. к. к. с дефектом межпредсердной перегородки. В отличие от Г. м. к. к. при этом пороке, рентгенологическое исследование легких при первичной Г. м. к. к. выявляет не обогащение легочного рисунка в связи с полнокровием сосудов, а, напротив, его значительное обеднение в периферических отделах.
Вторичная артериальная Г. м. к. к. при патологии легочных сосудов может развиваться подостро и остро, иногда молниеносно (при массивной тромбоэмболии легочных артерий (Тромбоэмболия лёгочных артерий)) с быстрым летальным исходом. Диагноз остро развивающейся легочной артериальной гипертензии основывается на клинической картине острого легочного сердца и симптомах основного патологического процесса — чаще всего тромбоэмболии легочных артерий. При хронических болезнях органов дыхания Г. м. к. к. вначале имеет транзиторный характер, затем становится устойчивой и приобретает прогрессирующее течение, что проявляется нарастающей одышкой, значительным снижением толерантности к физической нагрузке, усилением диффузного цианоза, признаками гипертрофии правого желудочка сердца.
В стадии выраженного склероза легочных артерий (как при первичной Г. м. к. к., так и у больных с легочной патологией) формируется симптомокомплекс его проявлений, известный как синдром Айерсы. Ведущим в этом симптомокомплексе является резко выраженный, иногда «чугунный» диффузный цианоз, быстро нарастающий при малейшей физической нагрузке — признак диффузионной дыхательной недостаточности (Дыхательная недостаточность). Кроме того, отмечаются одышка, полицитемия, клинические признаки очень высокой легочной артериальной гипертензии и значительная гипертрофия правого желудочка сердца. Последняя проявляется сотрясением передней грудной стенки при систоле сердца (сердечный толчок), иногда выбуханием грудной стенки в области грудины, подложечной пульсацией правого желудочка (видимой или определяемой пальпаторно), расширением границ и увеличением поперечных размеров сердца. В стадии декомпенсации легочного сердца повышается венозное давление, набухают шейные вены, увеличиваются размеры печени, появляются другие признаки правожелудочковой сердечной недостаточности.
Для раннего распознавания медленно развивающейся Г. м. к. к. необходимо целенаправленно выяснять ее симптомы при обследовании больных с сердечно-сосудистыми и бронхолегочными заболеваниями (особенно при дыхательной недостаточности, полицитемии), а также при профилактических осмотрах населения (для раннего обнаружения первичной Г. м. к. к.), используя на амбулаторном этапе диагностики электрокардиографическое и рентгенологическое исследования. На ЭКГ раньше всего выявляется отклонение электрической оси сердца вправо, позже появляются заостренные высокие зубцы Р во II и III стандартных отведениях (Р-pulmonale) и признаки гипертрофии, а затем и перенапряжения правого желудочка сердца (рис. 1). При рентгенологическом исследовании грудной клетки могут быть обнаружены упомянутые выше изменения в легких, характерные для венозной и капиллярной Г. м. к. к., а признаки собственно артериальной Г. м. к. к. наиболее отчетливо проявляются в изменениях сердца и артериального русла, наблюдаемых при васкулярном легочном сердце, в частности при первичной Г. м. к. к. Вначале отмечается расширение тени легочного ствола, затем его главных ветвей и сегментарных легочных артерий, что проявляется расширением и повышением структурности корней легких (рис. 2); определяются признаки гипертрофии правого желудочка, а в последующем также дилатации его и правого предсердия. При обследовании больных в стационаре (или в диагностическом центре) для диагностики легочной артериальной гипертензии дополнительно используют эхо-кардиографию, кинетокардиографию, предсердную векторкардиографию. При необходимости производят прямое измерение давления в легочном стволе путем его катетеризации. В сложных случаях дифференциальной диагностики между первичной и вторичной (обусловленной врожденными пороками сердца и сосудов) Г. м. к. к. производят ангиокардиопульмонографию.
Лечение больных с вторичной Г. м. к. к. направлено прежде всего на основное заболевание. При остро развивающейся Г. м. к. к. больных необходимо срочно госпитализировать. При васкулярной патологии легких нередко необходима антикоагулянтная терапия. В ряде случаев показано хирургическое лечение — коррекция порока сердца, ангиопластика при дистальных стенозах легочных артерий и др., вплоть до трансплантации легких (или легких и сердца) в прогностически безнадежных случаях, в частности при первичной Г. м. к. к.
Медикаментозная гипотензивная терапия при легочной артериальной гипертензии пока недостаточно эффективна. Снижение давления под влиянием ганглиоблокаторов чаще всего не столь значительно, чтобы оправдать их использование с учетом возможных побочных действий. Кратковременный гипотензивный эффект дает эуфиллин, применение которого предпочтительно в случаях острого возникновения легочной артериальной гипертензии и при развитии ее у больных с бронхиальной обструкцией, когда он показан как бронхолитик. Резерпин при первичной Г. м. к. к. практически не эффективен, а при наличии бронхиальной обструкции противопоказан. С целью уменьшения давления в легочных артериях наиболее широко применяют нитроглицерин и нитраты пролонгированного действия — нитросорбид по 30-60 мг в сутки и др., а также фенигидин по 10-20 мг сублингвально 3-4 раза в день, который особенно эффективен при Г. м. к. к., сочетающейся с синдромом Рейно.
Больным с Г. м. к. к. следует максимально ограничивать физические нагрузки уже в начальных стадиях; беременность и роды противопоказаны.
Прогноз при первичной Г. м. к. к. неблагоприятный; летальный исход наступает обычно через 2-5 лет после установления диагноза. При вторичной Г. м. к. к. прогноз зависит от возможности устранения ее причины (например, путем хирургической коррекции порока сердца) до наступления стадии склероза легочных артерий. При наступлении этой стадии больных переводят на инвалидность, прогноз для жизни становится столь же плохим, как и при первичной Г. м. к. к., что оправдывает расширение показаний к трансплантации легких.
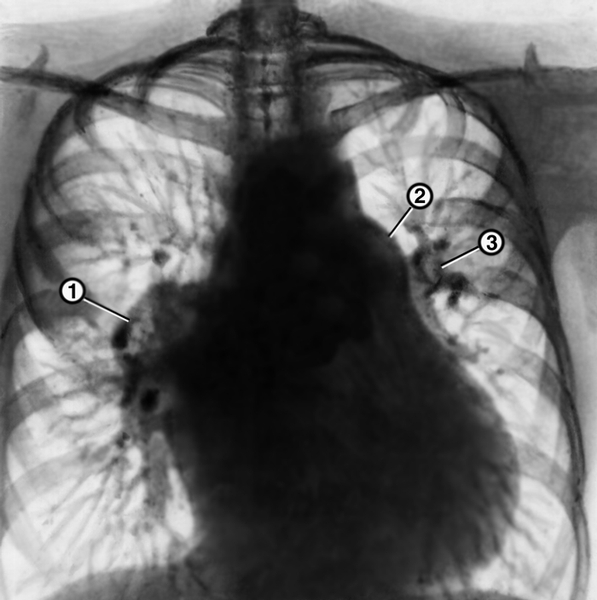 Рентгенограмма грудной клетки больного с выраженной артериальной гипертензией малого круга кровообращения: расширение правой (1) и левой (3) легочных артерий и легочного ствола (2), обеднение периферического легочного рисунка»>
Рентгенограмма грудной клетки больного с выраженной артериальной гипертензией малого круга кровообращения: расширение правой (1) и левой (3) легочных артерий и легочного ствола (2), обеднение периферического легочного рисунка»>
Рис. 2. Рентгенограмма грудной клетки больного с выраженной артериальной гипертензией малого круга кровообращения: расширение правой (1) и левой (3) легочных артерий и легочного ствола (2), обеднение периферического легочного рисунка.
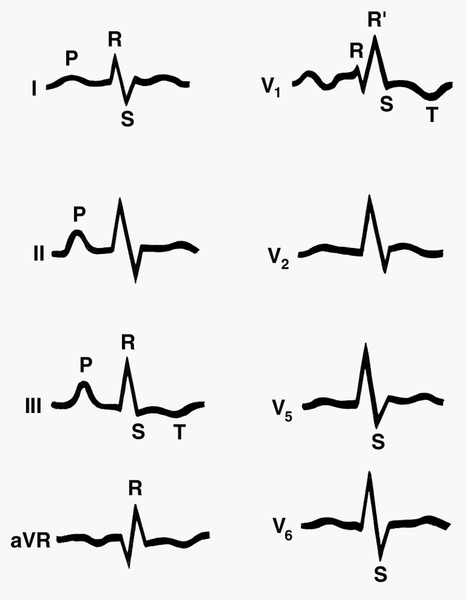
Рис. 1. Электрокардиограмма при артериальной гипертензии малого круга кровообращения: высокие заостренные зубцы Р во II и III отведениях; отклонение электрической оси сердца вправо (RIII > RI, SI > SIII); признаки гипертрофии правого желудочка (наличие зубца R’ в отведении V1; высокий зубец R в отведении aVR, глубокий зубец S в отведениях V5 и V6) и его перенапряжения (смещение вниз сегмента ST и отрицательный зубец Т в отведениях III и V.
1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991-96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982-1984 гг.
Источник
Ведущие причины повышения давления в малом круге кровообращения у пациентов с дисплазиями соединительной ткани
Согласно современным представлениям, легочная гипертензия (ЛГ) — это группа заболеваний, характеризующихся прогрессирующим повышением легочного сосудистого сопротивления и давления в легочной артерии, которое приводит к развитию правожелудочковой сердечной недостаточности и преждевременной гибели пациентов [1-3]. По данным ряда авторов, нарушение гемодинамики малого круга кровообращения (МКК) имеет место при дисплазии соединительной ткани (ДСТ) [4, 5].
ДСТ представляет собой уникальную онтогенетическую аномалию развития, которая относится к числу сложных, далеко не изученных вопросов в современной медицине. В основе ДСТ лежат молекулярно-генетические и онтогенетические механизмы, которые приводят к изменению структуры и функции соединительной ткани. Тканевые аномалии онтогенеза тесно связаны как с нарушением синтеза коллагена и фибриллогенеза, так и аномалиями его биодеградации, ферментопатиями, дефектом фибронектина, эластина, гликопротеидов, протеогликанов, а также дефицитом различных кофакторов ферментов (меди, цинка, магния, аскорбиновой кислоты, кислорода и др.), участвующих в образовании поперечных ковалентных связей для стабилизации коллагеновых структур. Системность поражения при ДСТ во многом обусловлена всеобъемлющим распространением в организме самой соединительной ткани, составляющей строму всех органов.
Неполноценность укладки коллагеновых фибрилл, а также слабая степень и неравномерность распространения минерализации при ДСТ создают условия для нарушения опорной функции кости в виде изменения плотности, прочности, эластичности, упругости. Клинически наиболее ярко это проявляется в виде скелетных изменений грудной клетки, позвоночника и костно-суставного аппарата. В основе деформации грудной клетки лежит также неполноценность реберных хрящей в виде дистрофических изменений хондроцитов, появлении хондриновых волокон, не имеющих пучковости, состоящих из рыхло упакованных тонких и толстых волокон, отдельных волокон с продольными щелями.
Начальные признаки скелетных деформаций у большинства пациентов с ДСТ формируются в 5-6-летнем возрасте [6]. С течением времени выраженность и количество костно-мышечных признаков ДСТ нарастают, изменения позвоночника становятся фиксированными, не поддающимися активной и пассивной коррекции [4]. Наиболее распространенными внешними признаками ДСТ у детей школьного возраста и подростков являются так называемые статические деформации: нарушения осанки и сколиозы, прогрессирующие на фоне присоединяющихся плоскостопия и гипермобильности суставов. При этом деформации грудной клетки становятся более выраженными, принимают клинические формы в виде синдрома «прямой спины», вороночной, килевидной, смешанной и др. [6]. Помимо деформаций грудной клетки и позвоночника независимым предиктором формирования торакодиафрагмальных нарушений являются гипотония и гипотрофия мышц, что закономерно приводит к усугублению торакодиафрагмальных изменений при слабости мышечного каркаса.
На скорость прогрессирования данных проявлений ДСТ влияют нерациональное питание детей, стрессы, гиповитаминозы, частые острые респираторные вирусные инфекции, кишечные инфекции, применение антибиотиков, неблагоприятная экологическая обстановка [7].
Морфоонтогенетический процесс характеризуется прогредиентным течением. В результате формирования деформаций грудной клетки и позвоночного столба, нарушений механики дыхания происходит изменение соответствия геометрии торакоабдоминальных полостей, аспирационных функций грудной клетки и диафрагмы, что затрудняет отток крови из верхней полой вены в правое предсердие. Формируется венозный «парадокс», характеризующийся относительным увеличением центрального венозного давления и малым притоком крови в правые отделы сердца. На малый выброс правого желудочка сосуды малого круга отвечают увеличением сосудистого сопротивления с пассивным повышением давления [2, 4].
Уменьшение размеров сердца в узкой деформированной грудной клетке сопровождается снижением сердечного выброса, приводит к активации прессорных рецепторов на снижение давления в аорте. Кроме того, у пациентов с наследственными изменениями обмена веществ происходит нарушение химических, коллоидно-химических процессов, а также биоэнергетических реакций, протекающих при сокращении рабочей мускулатуры. В любой системе организма развитие патологического процесса изменяет афферентное влияние на кардиовазомоторные центры, особенно если имеются отклонения параметров внутренней среды организма (газового состава, электролитного равновесия и пр.). Активация симпатической нервной системы имеет определенное значение на показатели гемодинамики малого круга кровообращения. Не вызывает сомнений, что симпатическая стимуляция реализуется в легких констрикциях артериол, артерий и даже вен, так как тонус легочных сосудов зависит от массы мышечных элементов в их стенках и определяется воздействием на их рецепторы рядом адренергических субстанций: катехоламинов, серотонина, гистамина и др. Раздражение симпатических нервов может вызывать повышение тонуса легочных сосудов с повышением давления в малом круге кровообращения [4, 9].
Деформации грудины, ребер, позвоночника приводят к ограничению амплитуды движения диафрагмы. Смещение диафрагмы на 1 см сопровождается уменьшением объема грудной клетки на 250-270 мл. При снижении объема грудной полости происходит снижение объема плевральных полостей со сдавливанием легких [4]. Уменьшение объема легких на 1 см3 способствует уменьшению объема вентилируемого воздуха через легкие на 50 мл.
Достаточно длительное время уменьшение объема грудной полости в сочетании с вегетативной дисфункцией, сопровождающейся увеличением частоты дыхательных движений, поддерживают нормальные показатели максимальной вентиляции легких и дыхательного резерва. С утяжелением торакодиафрагмального синдрома увеличивается дыхательный объем (ДО), преимущественно за счет снижения резервного объема вдоха, что тормозит уменьшение жизненной емкости легких (ЖЕЛ) [4]. С возрастом у пациентов происходит усугубление тугоподвижности в реберно-позвоночно-грудинных сочленениях, на этом фоне уменьшается растяжимость легких и количество растяжимой легочной паренхимы, снижается ЖЕЛ и минутный объем дыхания (МОД). Сдавление легких со снижением их объема и вентиляционной способности создает условия для увеличения сосудистого сопротивления за счет редукции сосудистого русла малого круга кровообращения [4, 9]. Снижение функции внешнего дыхания ведет к хроническому кислородному голоданию (гипоксической гипоксии) [4], что также способствует повышению давления в МКК.
Однако известно, что сосудистая сеть МКК является высокоэластичным резервуаром, который оказывает гораздо меньшее сопротивление кровотоку, чем сосуды системной циркуляции. В связи с этим даже троекратное повышение легочного сопротивления не вызывает роста давления в легочной артерии из-за соответствующего снижения сосудистого сопротивления. Таким образом, способность к существенному изменению кровотока без изменения давления является важной особенностью гемодинамики МКК у пациентов с ДСТ: увеличение размера легочного ствола играет важную роль в обеспечении достаточного кровотока [4].
Снижение легочного сосудистого сопротивления при этом позволяет временно снизить постнагрузку на правый желудочек и не требует высокого внутрижелудочкового давления для создания необходимого градиента между правым желудочком и легочной артерией. Относительное повышение сопротивления кровотоку приводит к повышению скорости сокращения правого желудочка. При этом расходуется большое количество энергии, требующее удлинения диастолического процесса, направленного на восстановление энергетических запасов [4].
Учитывая, что количество капиллярной крови в легких находится в тесной зависимости от величины ударного объема, можно предположить, что характерное для пациентов с ДСТ снижение ударного объема, повышение давления в легочных сосудах способствуют уменьшению площади капиллярного русла в легких, что также имеет значение для нарушений гемодинамики малого круга кровообращения [4, 9]. Рост давления в МКК («пассивная» гипертония) является одной из причин повышения периферического сопротивления в результате рефлекторного воздействия с сосудов малого круга на сосуды большого, что, несомненно, влияет на сократительную способность левого желудочка.
На фоне прогрессирования диспластикозависмых изменений у пациентов присоединяются нарушения со стороны бронхолегочной системы: изменяется функция мышечно-хрящевого каркаса трахеобронхиального дерева и альвеолярной ткани, делая их повышенно эластичными, формируется дискинезия стенки воздухопроводящих путей (раздувание на вдохе и коллапс на выдохе), что способствует задержке эвакуации секрета, уменьшению средней скорости воздушного потока в промежутке от бронхов мелкого до бронхов крупного калибра и объема форсированного выдоха за одну секунду. Методы математического моделирования позволили выделить четыре клинических варианта бронхолегочного синдрома при ДСТ: бронхитический, буллезный, гипервентиляционный и торакодиафрагмальный, связанный с развитием типичных изменений вентиляции и легочной гемодинамики [9].
Математический анализ показывает, что на величину среднего давления в легочной артерии достоверно влияют степень и выраженность деформации грудной клетки и позвоночника, приводящие к рестриктивному дистелектазу нижних долей легкого. Уменьшение объема легких при этом приводит к увеличению сосудистого сопротивления. По-видимому, этому способствует не только редукция сосудистого русла, но и изменение хода и формы мелких легочных сосудов и капилляров.
Уменьшение общей площади и общего сечения капиллярной сети легких влечет за собой цепь компенсаторных механизмов, направленных на увеличение поставки кислорода тканям и элиминации углекислого газа из организма. Некоторое увеличение альвеолярной вентиляции (ее резкое увеличение не выгодно из-за нарушения биомеханики экскурсии грудной клетки и диафрагмы — пародоксального дыхания) оказывает существенный прирост удельной перфузии легких.
Нарастание кровенаполнения сосудов малого круга кровообращения до определенного момента может не отражаться на уровне давления в легочной артерии и крупных венах за счет компенсаторного увеличения депонирования крови. Со временем, при более значительном увеличении объема крови и недостаточном снижении сосудистого сопротивления, происходит закрепление и прогрессирование легочной гипертензии [4, 7]. Длительное повышение давления в системе легочной артерии ведет к постепенному утолщению стенок сосудов со снижением их просвета, склерозу легочной паренхимы и ухудшению кровообращения [4].
Повышение давления в системе легочной артерии является пусковым фактором ауторегуляции, основанной на способности миокарда усиливать мощность сокращения и уровень работоспособности в ответ на повышение сопротивления выбросу крови из желудочка без изменения исходной длины мышечного волокна. Снижение емкостных свойств малого круга кровообращения изменяет эффективность работы сердца, так как при пониженной растяжимости сосудистой стенки выброс одного и того же количества крови требует дополнительной затраты энергии. Для компенсации существующих дефектов требуется увеличение минутного объема сердца за счет учащения сердечных сокращений, способствующее повышению легочной перфузии и являющееся основным механизмом компенсации недопоставки кислорода тканям [4, 9].
Ухудшение экстракардиальных условий и нарастание систолического давления в легочной артерии становятся причиной пространственно-функциональной асимметрии сократительной функции миокарда. У пациентов укорачивается период изгнания крови из правого желудочка. А более выраженное сдавление правых отделов сердца деформированными ребрами и грудиной обусловливает увеличение периода расслабления правого желудочка. Вынужденное увеличение интенсивности функционирования кардиоструктур в данных условиях не компенсирует насосную функцию сердца, а развивающаяся при этом диастолическая ригидность с ограничением податливости миокарда, замедлением течения диастолических фаз еще больше ограничивает объемные показатели сердца. В ответ на сложившуюся ситуацию повышается активность правого и левого предсердий (активного наполнения). Несмотря на это, происходит снижение ударного объема крови, уменьшение фракции выброса левого и правого желудочков, что способствует повышению периферического сопротивления. Компенсаторно-приспособительные реакции у данной группы пациентов включают в свой диапазон полный набор как внутрикардиальных, так и интракардиальных сосудистых регуляторных механизмов, однако состояние этих компенсаторных реакций носит характер угрожаемого срыва. Постепенно повышается легочное сосудистое сопротивление, с увеличением давления в легочной артерии, что свидетельствует о снижении сократительной способности миокарда и истощении компенсаторных механизмов.
Необходимость увеличения мощности сокращения правого желудочка на фоне редукции диафрагмального движения и уменьшения эластической тяги легких приводит к нарушению венозного притока к сердцу [4]. Уменьшение объема грудной клетки и редукция движений диафрагмы ведут к снижению передачи энергии накопления сердцу во время диастолы, обеспечивающей быстрое наполнение его полостей, в результате чего происходит уменьшение постсистолического объема в венозном притоке к сердцу. Уменьшение эластической тяги легких при этом сопровождается снижением объема пресистолической фазы наполнения сердца. Усиление мощности сокращения миокарда при его гиперфункции в ситуации «маленький объем сердца — маленький выброс» приводит к увеличению систолического притока. Уменьшение фазы диастазиса является результатом увеличения дебита притока в систолическую фазу.
При ДСТ, сопровождающейся деформацией грудной клетки, систолическое давление в легочной артерии более чем на 1/3 превышает уровень у здоровых лиц, не достигая при этом патологических значений (табл.).

Однако относительно большие значения показателя в сочетании с тенденцией к увеличению размера легочной артерии и размера выносящего тракта правого желудочка свидетельствуют о формировании нарушений гемодинамики МКК [8]. Условия, способствующие этому, имеют прогредиентное течение и приблизительно к 40-летнему возрасту могут привести к формированию классической легочной гипертензии [4, 7].
Патофизиологические изменения, возникающие при этом, формируют в организме своеобразную клиническую симптоматику: быстрая утомляемость, снижение работоспособности и толерантности к физической нагрузке. Хроническая гипоксия клинически выражается в развитии не только астенического синдрома, но и гипотрофии мышечной системы, формировании дистрофических изменений органов, ухудшении функционального состояния всего организма.
Таким образом, повышение давления в малом круге кровообращения является одним из важных механизмов изменений электромеханической активности миокарда, центральной и периферической гемодинамики, венозного притока крови к сердцу при ДСТ [4, 8-10].
Подавляющее большинство авторов считают, что гипертрофия и/или дилятация правого желудочка является следствием повышения сосудистого легочного сопротивления и легочной артериальной гипертензии. Последние определяют возникновение правожелудочковой сердечной недостаточности, а возникновение легочного сердца определяет трудоспособность и продолжительность жизни больных.
Максимально раннее начало коррекции условий, приводящих к повышению давления по МКК, включающее помимо медикаментозной терапии консультирование по питанию, лечебную гимнастику, дозированные физические упражнения, физиотерапию, психокоррекцию, ручной массаж, позволит сохранить качество жизни этих пациентов, предотвратить их инвалидизацию и смертность [9-12].
Литература
- Диагностика и лечение легочной гипертензии. Национальные рекомендации ВНОК // Кардиоваскулярная терапия и профилактика. 2007. 6 (6), приложение 2. С. 503-522
- Легочная гипертензия. Консенсус экспертов ACC и AHA (2009) // Medicine Review. 2009. № 4 (09). С. 22-31.
- Диагностика и лечение легочной гипертензии. Клинические рекомендации РМОАГ. 2013. [электронный ресурс www.cardioweb.ru, дата обращения 11.01.2016.
- Яковлев В. М., Нечаева Г. И. Кардиореспираторные синдромы при дисплазии соединительной ткани. Омск, 1994. 160 с.
- Кадурина Т. И., Горбунова В. Н. Дисплазия соединительной ткани: рук. для врачей. СПб: Элби, 2009. 704 с.
- Нечаева Г. И., Викторова И. А. Дисплазия соединительной ткани: терминология, диагностика, тактика ведения пациентов. Омск. 2007. 185 с.
- Нечаева Г. И. и др. Состояние гемодинамики малого круга кровообращения у пациентов с дисплазией соединительной ткани // Лечащий Врач. 2011. № 7. С. 34-37.
- Вершинина М. В. и др. Эндогенные и экзогенные факторы риска формирования бронхолегочного синдрома у пациентов с дисплазией соединительной ткани // Справочник врача общей практики. 2014. № 10. С. 3-11.
- Нечаева Г. И. и соавт. Выявление и тактика ведения пациентов с недифференцированной дисплазией соединительной ткани. Метод. рекомендации для врачей под ред. академика РАМН, д.м.н. А. И. Мартынова. М.: ООО «РГ ПРЕ100», 2011. 52 с.
- Вершинина М. В., Нечаева Г. И., Хоменя А. А., Дрокина О. В. Эффективность медицинской реабилитации при бронхолегочном синдроме у пациентов с дисплазией соединительной ткани // Медицинский вестник Северного Кавказа. 2015. № 1 (т. 10). С. 50-55.
- Рекомендации по количественной оценке структуры и функции камер сердца // Российский кардиологический журнал. Приложение 1. 2012. № 3 (95). С. 1-28.
- Нечаева Г. И., Дрокина О. В., Мартынов А. И. и др. Основы курации пациентов с дисплазией соединительной ткани в первичном звене здравоохранения // Терапия. 2015. № 1. С. 29-36.
Г. И. Нечаева1, доктор медицинских наук, профессор
Е. Н. Логинова, кандидат медицинских наук
М. В. Вершинина, кандидат медицинских наук
ГБОУ ВПО ОмГМУ МЗ РФ, Омск
1 Контактная информация: profnechaeva@yandex.ru
Источник