Какие побочные эффекты могут быть от давления
Содержание статьи
Побочные эффекты и взаимодействие препаратов от гипертонии
Автор Хусаинов Руслан Халилович На чтение 7 мин. Опубликовано 23.11.2018 14:44 Обновлено 23.11.2018 13:16
Препараты, снижающие высокое кровяное давление, жизненно важны и помогают предотвратить ряд осложнений, включая заболевания сердца. Но они могут иметь различные побочные эффекты.
Диуретики — побочные эффекты
Избыток соли может вызвать накопление жидкости в кровеносных сосудах, что приводит к повышению кровяного давления. Диуретики помогают организму избавиться от избытка соли и воды при повышении диуреза.
Возможные побочные эффекты диуретиков:
- слабость;
- головокружение;
- повышенная чувствительность к солнечному свету;
- сыпь;
- мышечные судороги;
- рвота;
- снижение давления;
- изменение электролитного дисбаланса.
Некоторые препараты могут взаимодействовать с диуретиками, поэтому человек должен поговорить с врачом прежде чем принимать лекарственные средства. Препараты, которые могут взаимодействовать с диуретиками:
- наперстянка и дигоксин;
- другие препараты от гипертонии;
- некоторые антидепрессанты;
- нестероидные противовоспалительные средства (НПВП);
- литий;
- циклоспорин, иммунодепрессант.
Побочные эффекты бета-блокаторов
Бета-блокаторы снижают артериальное давление, блокируя действие определенных гормонов стресса, таких как адреналин. Блокирование этих гормонов замедляет нервные импульсы, проходящие через сердце. В результате сердечный ритм замедляется.
Некоторые побочные эффекты бета-блокаторов включают:
- усталость;
- головокружение;
- чувствительность кожи к солнечному свету;
- низкое кровяное давление.
Препараты, которые могут взаимодействовать с бета-блокаторами:
- диуретики;
- другие препараты от гипертонии;
- препараты и добавки, содержащие калий.
Люди, перед тем как принимать бета-блокаторы, должны поговорить с врачом, если имеют следующие заболевания:
- диабет;
- волчанку;
- заболевания почек;
- аллергию на другие препараты.
Они применяются для людей, перенесших инфаркт миокарда, и тех, кто получил трансплантацию почки.
Побочные эффекты блокаторов рецепторов ангиотензина II
Ангиотензин II является ферментом, который сужает кровеносные сосуды. Блокаторы рецепторов ангиотензина II блокируют путь фермента к специфическим рецепторам, что позволяет сосудам оставаться расширенными.
Головные боли и головокружение являются наиболее распространенными побочными эффектами блокаторов рецепторов ангиотензина II. Распространенными побочными эффектами являются:
- расстройство желудка;
- боль в суставах.
Следующие препараты могут увеличить или уменьшить их влияние:
- диуретики;
- препараты и добавки, содержащие калий;
- другие препараты от гипертонии;
- некоторые сердечные препараты;
- средства от аллергии, простуды и гриппа.
Блокаторы рецепторов ангиотензина II могут не подходить для людей, у которых ранее была плохая реакция на ингибиторы АПФ. Они также могут не подходить для людей со следующими заболеваниями, такими как:
- диабет;
- тяжелая застойная сердечная недостаточность;
- болезни почек или печени.
Блокаторы кальциевых каналов — побочные эффекты
Кальций заставляет гладкие мышцы сердца и артерий сжиматься сильнее. Блокаторы кальциевых каналов замедляют поступление кальция в эти мышцы, что снижает силу сокращений и понижает артериальное давление.
Общие побочные эффекты блокаторов кальциевых каналов:
- усталость;
- отек ног или стоп;
- сердцебиение;
- тошнота;
- головокружение;
- одышка;
- расстройство желудка;
- запор;
- сыпь или зуд кожи.
Употребление грейпфрутового сока во время приема некоторых блокаторов кальциевых каналов может увеличить риск побочных эффектов.
Блокаторы кальциевых каналов могут взаимодействовать со следующими препаратами:
- диуретики;
- другие препараты от гипертонии;
- некоторые сердечные препараты;
- некоторые глазные лекарственные средства.
У людей, принимающих больше 60 миллиграмм в день блокаторов канала кальция, может снизиться уровень сахара в крови. Также блокаторы кальциевых каналов могут не подходить для людей со следующими состояниями:
- очень низкое кровяное давление;
- остановка сердца или другие состояния, которые влияют на сердце и кровеносные сосуды;
- болезни почек или печени;
- депрессия.
Альфа-блокаторы — побочные эффекты
Головные боли — возможный побочный эффект альфа-блокаторов. Определенные гормоны в организме, такие как норадреналин, могут связываться с химическими рецепторами, называемыми альфа-рецепторами. Когда это происходит, кровеносные сосуды сужаются, и сердце быстрее качает кровь, вызывая повышение артериального давления.
Альфа-блокаторы снижают артериальное давление, предотвращая связывание норадреналина с альфа-рецепторами. Это расслабляет кровеносные сосуды, что позволяет крови течь более свободно.
Возможные побочные эффекты альфа-блокаторов:
- учащенный пульс;
- падение артериального давления при вставании;
- головокружение;
- головная боль;
- тошнота;
- чувство усталости, слабости и вялости;
- нарушенный сон;
- высыпания на коже или зуд;
- потеря контроля над мочевым пузырем у женщин;
- эректильная дисфункция у мужчин.
Вещества, которые могут вызвать опасное падение артериального давления при приеме вместе с альфа-блокаторами:
- алкоголь;
- препараты, содержащие бензодиазепин или барбитураты;
- другие препараты от гипертонии.
Альфа-блокаторы могут утяжелить симптомы следующих заболеваний:
- нарколепсия (расстройство сна);
- сердечная недостаточность.
Альфа-2 агонисты — побочные эффекты
Подобно альфа-блокаторам, эти препараты снижают артериальное давление, предотвращая выброс норадреналина. Альфа-2 агонисты могут вызвать следующие побочные эффекты, такие как:
- усталость;
- чувство слабости или головокружения;
- медленный сердечный ритм;
- головная боль;
- сухость во рту;
- тошнота;
- расстройство желудка;
- запор;
- эректильная дисфункция.
Альфа-2 агонисты могут реагировать с некоторыми анестетиками и другими препаратами от гипертонии.
Комбинированные альфа-и бета-блокаторы — побочные эффекты
Врач может назначить препарат, который обладают функциями как альфа-, так и бета-блокаторов. Активность альфа-блокатора уменьшает сужение кровеносных сосудов, в то время как активность бета-блокатора замедляет сердечный ритм, заставляя его менее энергично откачивать кровь.
Комбинированные альфа-и бета-блокаторы обычно вводят внутривенно капельно людям с гипертоническим кризом — когда артериальное давление быстро поднимается до опасно высокого уровня. Врачи также могут назначать комбинированные альфа-и бета-блокаторы людям с высоким риском сердечной недостаточности. Некоторые типы комбинированных альфа — и бета-адреноблокаторов могут вступать во взаимодействие со следующими препаратами:
- инсулин;
- дигоксин;
- некоторые общие анестетики.
Они также могут не подходить для людей со следующими заболеваниями:
- бронхиальная астма;
- тяжелая брадикардия (замедленный сердечный ритм);
- заболевание печени;
- декомпенсированная сердечная недостаточность;
- диабет;
- аллергия на другие препараты;
- феохромоцитома.
Центральные агонисты — побочные эффекты
Центральные агонисты понижают кровяное давление, предотвращая передачу мозгом сигналов в нервную систему для увеличения частоты сердечных сокращений и сужения кровеносных сосудов. В результате сердце качает кровь менее сильно, а сосуды остаются открытыми.
Центральные агонисты могут вызывать следующие побочные эффекты:
- чувство слабости;
- медленный сердечный ритм;
- сонливость или летаргия;
- головокружение;
- головная боль;
- нарушение сна;
- лихорадка;
- сухость во рту;
- расстройство желудка или тошнота;
- запор;
- отек ноги или ступни.
Следующие побочные эффекты происходят реже:
- депрессия;
- тревога;
- эректильная дисфункция.
Вещества, которые в сочетании с центральными антагонистами, могут вызвать падение артериального давления:
- алкоголь;
- снотворные и успокаивающие препараты, содержащие бензодиазепины и барбитураты.
Центральные агонисты могут ухудшить симптомы следующих заболеваний:
- болезнь сердца;
- стенокардия;
- болезни почек или печени;
- депрессия.
Сосудорасширяющие средства прямого действия — побочные эффекты
Сосудорасширяющие средства прямого действия расслабляют и расширяют стенки кровеносных сосудов. Они специально нацелены на артерии. Двумя основными типами сосудорасширяющих средств прямого действия являются гидрохлорид гидралазина и миноксидил.
Гидралазин гидрохлорид может вызвать следующие побочные эффекты, которые обычно исчезают в течение нескольких недель после начала лечения:
- учащенное сердцебиение;
- головная боль;
- отек вокруг глаз;
- боль в суставах.
Миноксидил обычно назначают при постоянном и тяжелом повышенном артериальном давлении. Возможные побочные эффекты миноксидила включают:
- увеличение веса за счет задержки жидкости;
- избыточный рост волос.
Следующие препараты могут усиливать действие вазодилататоров:
диуретики и другие препараты для лечения артериального давления, применяемые при эректильной дисфункции, такие как силденафил (виагра), тадалафил (сиалис) и варденафил (левитра).
Принятие препаратов для лечения эректильной дисфункции в сочетании с сосудорасширяющим средством может вызвать опасное для жизни снижение артериального давления.
Некоторые типы вазодилататоров могут не подходить для людей со следующими состояниями:
- инсульт и другие типы цереброваскулярных заболеваний;
- болезни сердца;
- стенокардия;
- недавний сердечный приступ;
- сахарный диабет;
- уремия;
- болезнь почек;
- феохромоцитома.
Некоторые препараты от гипертонии не безопасны во время беременности. Некоторые лекарственные средства могут быть пригодны во время определенных триместров, в то время как другие представляют риск во время беременности.
Выводы
Существует много видов препаратов для лечения артериального давления. Какой врач назначит, будет зависеть от основной причины высокого артериального давления у человека, а также от сопутствующих заболеваний и приема других препаратов.
Источник
Артериальная гипертония – пожизненный прием препаратов?
Пожалуй, большинство пациентов на приеме у кардиолога составляют пациенты с повышенным артериальным давлением — артериальной гипертонией (АГ). У кого-то из них давление впервые повысилось на фоне стрессовой ситуации, кто-то давно принимает лекарственные препараты, но, как правило, мало кто имеет полное представление о своем заболевании, а главное, о том, как правильно с ним жить и эффективно лечиться.
У здорового человека артериальное давление меняется в течение суток в зависимости от уровня нагрузки (физической, психической и др.), но в целом эти колебания не превышают так называемую физиологическую норму, поддерживающую нормальную жизнедеятельность организма. Для взрослого человека нормальным считается артериальное давление не выше 140/90 мм рт. ст. А в ряде случаев, например, при наличии сахарного диабета, заболеваниях почек — давление должно быть еще ниже на уровне 130/80 — 120/70 мм рт. ст., что позволяет предупредить прогрессирование этих заболеваний и развитие осложнений. Важную роль в поддержании артериального давления в оптимальных пределах играет состояние нервной системы, сердца и сосудов. При АГ сердце работает с перегрузкой, перекачивая дополнительный объем крови. Со временем это приводит к повышению сопротивления со стороны сосудов, которые сужаются в условиях постоянной перегрузки. Стенки артерий утолщаются и уплотняются, теряют свою эластичность. При длительном существовании АГ нагрузка на сосуды становится непосильной, что может привести к дегенеративным изменениям в их стенке, с развитием сужения или патологического расширения, и даже может произойти разрыв сосуда. Если это осложнение происходит в жизненно важном органе (сердце, мозг), то оно может окончиться инфарктом миокарда или кровоизлиянием в мозг (инсультом). Но, несмотря на такую опасность, коварство АГ состоит в том, что оно долгое время может протекать совершенно бессимптомно.
Диагноз АГ обычно не ставится после однократного измерения давления, за исключением тех случаев, когда показатели слишком высоки, например, свыше 170-180/105-110 мм рт. ст. Обычно проводят серию измерений в течение определенного периода времени, чтобы полностью исключить случайные колебания и неточности. Необходимо также принимать во внимание и те обстоятельства, во время которых проводятся измерения артериального давления. Как правило, показатели давления увеличиваются под воздействием стресса, после крепкого кофе или выкуренной сигареты.
Примерно у 1/3 взрослого населения имеется стойкое повышение артериального давления выше 140/90 миллиметров ртутного столба. 2/3 из тех, кто страдает от гипертонии — не знают о своём заболевании, а те, кто знает, зачастую не придают этому должного значения (особенно, если цифры не так велики, порядка 160/100 мм рт.ст.), пока не присоединятся головные и сердечные боли, одышка, аритмия, отеки.
Интересен факт, что в кабинете врача при измерении давления показатели могут быть выше, чем в состоянии покоя, дома. Этот эффект называется «гипертонией белого халата» и вызван страхом пациента перед заболеванием или перед доктором. Кроме измерения артериального давления врач обычно проверяет изменения со стороны других органов, особенно если показатели давления находятся на уровне высоких цифр.
Если показатели давления у взрослого не превышают 140/90 мм. рт. ст., то повторное измерение обычно проводят не раньше, чем через год. У пациентов, чье давление находится в пределах от 140/90 до 160/100, проводят повторное измерение через небольшой промежуток времени для подтверждения диагноза.
Высокое диастолическое (нижнее) давление, например 110 или 115 мм.рт.ст., свидетельствует о необходимости немедленной терапии.
АГ является одним из наиболее распространенных заболеваний. В развитых странах повышенное давление имеют 10% взрослого населения и около 60% лиц старше 65 лет. К сожалению, не более 30% этих людей знают о своей болезни, регулярно получают терапию и выполняют рекомендации врача. В отличие от ряда заболеваний, которыми можно «переболеть», гипертония, как правило — это хроническое пожизненное состояние.
Артериальная гипертония чаще всего носит первичный характер и является симптомом гипертонической болезни. Реже повышенное артериальное давление вторично и является признаком заболеваний различных органов (почек, сосудов и др.). Каждое из этих заболеваний нуждается в специальном лечении, вот почему любое повышение артериального давления требует консультации врача-кардиолога.
У пожилых людей иногда встречается особый вид гипертонии, так называемая «изолированная систолическая гипертония». При этом показатели систолического давления равны или превышают 140 мм.рт.ст., а показатели диастолического давления остаются ниже 90 мм.рт.ст. Такой вид гипертонии является опасным фактором риска в развитии инсультов и сердечной недостаточности. Нередко пациенты обращаются за помощью лишь тогда, когда диастолическое давление по их мнению становиться слишком низким — 50-60 мм рт. ст. Иногда это может быть признаком порока сердца, но чаще — это связано с возрастными изменениями сосудистой стенки, и очень важно найти препараты, которые сократят разрыв между цифрами систолического и диастолического давления, что в свою очередь уменьшает риск развития инсульта и сердечной недостаточности.
В тех случаях, когда режимные и диетические мероприятия не позволяют адекватно контролировать артериальное давление дополнительно (а не вместо) назначаются лекарственные препараты. На сегодня их перечень достаточно внушителен. Часто, при обращении пациента за помощью с жалобами на наличие высокого давления несмотря на прием назначенных препаратов, можно видеть, что препараты выбраны грамотно, подходят пациенту для длительного приема, а вот дозы их неадекватны. В кардиологии существует понятие эффективной дозы — то есть такой, при которой можно рассчитывать на проявление нужного эффекта. А если принимать этот же препарат половинками или четверушками, да еще не 2, а один раз в сутки, а часто даже не каждый день — то ни о каком гипотензивном, а тем более лечебном действии препарата, говорить не приходится. Назначая один или несколько препаратов, кардиолог учитывает уровень артериального давления, тяжесть течения АГ, индивидуальный суточный профиль артериального давления, основные факторы риска или причины развития артериальной гипертензии, степень выраженности поражений органов мишеней, наличие сопутствующих заболеваний, взаимодействие препаратов между собой и с другими принимаемыми лекарствами, возможность развития побочных эффектов. Поэтому абсолютно недопустимо для пациента менять назначения врача, дозы препаратов, кратность приема, отменять самостоятельно тот или иной препарат. Если же при приеме назначенной комбинации гипотензивных препаратов пациент отмечает возникновение каких либо побочных эффектов, давление не снижается или, наоборот, снижается чрезмерно, необходимо обсудить это с лечащим врачом, который, разобравшись в причинах, скорректирует ваши назначения.
Роль пациента в лечении артериальной гипертензии нельзя недооценивать. От того, насколько он готов, в соответствии с рекомендациями врача, активно и последовательно бороться и, по возможности, устранять имеющиеся у него факторы риска, во многом зависит эффективность лечебных мероприятий. Бороться с факторами риска — это означает отказаться от курения, ограничить употребление алкоголя, регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, внося измерения в специальный дневник.
О эффективном контроле над артериальным давлением следует говорить в том случае, если в результате модификации стиля жизни, устранения факторов риска и вредных привычек или приема антигипертензивных препаратов удается поддерживать уровень давления ниже 140/90 мм рт. ст, а для пациентов с сахарным диабетом по возможности ниже 130/80 мм рт. ст. Достижение целевого уровня артериального давления способствует снижению относительного риска развития фатальных и нефатальных состояний / заболеваний, в сравнении с пациентами, которые не лечатся или принимают неэффективные комбинации. Каждому пациенту с гипертонией необходимо снизить избыточный вес, вести активный образ жизни, отказаться от курения, ограничить употребление алкоголя (10 — 20 г для женщин, 20 — 30 для мужчин в пересчете на чистый этанол), регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, вносить данные измерения артериального давления и иную необходимую врачу информацию в специальный дневник самоконтроля АД.
Если же значения артериального давления превышают указанный уровень, то следует обсудить с врачом возможные причины недостаточной эффективности проводимого лечения. Среди них:
- Не выявлена причина повышения артериального давления
- Несоблюдение рекомендаций по модификации образа жизни
- Нерегулярный прием гипотензивных препаратов
- Неадекватная гипотензивная терапия
Как показывает практика, при доверии пациента к своему лечащему врачу, при грамотном взаимодействии врача и пациента, в большинстве случаев удается контролировать это грозное заболевание.
А что, если Вы уже принимаете 3 или больше препаратов, а давление так и не стабилизировалось на целевом уровне? Подобная форма гипертонии относится к резистентной.
Резистентная АГ — это состояние, при котором показатели артериального давления остаются выше целевого уровня, несмотря на прием комбинации трех и более антигипертензивных препаратов. Неконтролируемая АГ не является синонимом резистентной АГ. Неконтролируемая АГ вызвана недостаточным вторичным контролем уровня АД в связи с несоблюдением режима лечения или истинной резистентностью к терапии. Критерием рефрактерности артериальной гипертонии является снижение систолического артериального давления менее чем на 15% и диастолического артериального давления менее чем на 10% от исходного уровня на фоне рациональной терапии с использованием адекватных доз трех и более антигипертензивных препаратов.
Отсутствие адекватного контроля артериального давления более чем у 2/3 пациентов обусловлено несоблюдением режима лечения — псевдорефрактерностью. Другая наиболее распространенная и легко устранимая причина этого явления — избыточное потребление поваренной соли. К причинам, с которыми справиться значительно сложнее, можно отнести ожирение, злоупотребление алкоголем, применение некоторых лекарственных препаратов, нарушения дыхания и его остановки во время сна, болезни почек.
Выделяют следующие факторы, связанные с повышенным риском развития резистентной гипертонии — это: пожилой возраст, высокое начальное АД, ожирение, чрезмерное употребление поваренной соли, хронические заболевания почек, сахарный диабет, гипертрофия левого желудочка, женский пол. Причиной истинной рефрактерности при АГ бывает перегрузка объемом, связанная с неадекватным приемом мочегонных препаратов.
Каков же выход?
Обычно в случае резистентной (рефрактерной) гипертонии врачи продолжают увеличивать дозы принимаемых пациентом препаратов до максимально переносимых или добавляют последовательно четвертый, пятый, иногда и шестой препарат из других групп. Пациенты реагируют на это по-разному. Многие перестают доверять врачу, некоторые отказываются от приема препаратов совсем, потому что не отмечают никакой разницы между давлением на фоне приема горстей препаратов, и без них.
Конечно же, это решение ошибочно в корне. Для того чтобы избежать прогрессирующего поражения органов-мишеней и грозных осложнений в будущем, продолжать прием препаратов необходимо даже в случае, если достичь целевого уровня АД не удается. Но, никто не будет отрицать, использование многокомпонентной комбинации препаратов значительно увеличивает риск развития побочных эффектов и непредсказуемых реакций взаимодействия препаратов между собой.
Что современная медицина может предложить в этом случае? Оказывается, есть выход.
В скором времени в нашей клинике мы будем иметь возможность предложить нехирургический метод коррекции АД путем денервации почечных артерий. Новая процедура, катетерная почечная денервация почечных артерий, помогает контролировать высокое кровяное давление путем деструкции части нервных волокон, расположенных в стенке почечных артерий.
Как нередко бывает, идея денервации не нова, это хорошо забытое старое. Хирургам давно было известно, что иссечение симпатических нервных волокон, ответственных за поддержание артериального давления, приводило к снижению артериального давления. Но процедуру нельзя было применять для лечения АГ, так как она сопровождалась высокой операционной смертностью и такими долгосрочными осложнениями как тяжелая гипотония при переходе в вертикальное положение, вплоть до потерь сознания, нарушений функции кишечника и тазовых органов. Но так бывает потому, что полностью выключается симпатическая стимуляция почек и других органов, что приводит к дисбалансу нервной регуляции. Поскольку симпатические нервные волокна, иннервирующие почку, проходят непосредственно в стенке главной почечной артерии и прилежат к ней, то с помощью катетерной радиочастотной абляции (РЧА) прицельное разрушение волокон в почечных артериях не приведет к нарушению иннервации органов брюшной полости и нижних конечностей. Кроме того, разрушая лишь небольшую часть нервных окончаний в почечных артериях, почки не лишаются нервной регуляции. ПРИЧИНА РЕЗИСТЕНТНОЙ ГИПЕРТОНИИ В ИЗБЫТОЧНОЙ СИМПАТИЧЕСКОЙ АКТИВНОСТИ ПОЧЕК. А катетерная РЧА позволяет устранить эту избыточную активность. ГИПЕРТОНИЯ СТАНОВИТЬСЯ УПРАВЛЯЕМОЙ.
Введение этой процедуры в нашу практику базируется на исследовании, опубликованном в знаменитом журнале Lancet, которое показало безопасность и эффективность методики, позволяющей достигнуть стойкого снижения артериального давления до 30 мм. рт. ст. от исходного уровня.
Для подобного лечения используется радиочастотный катетер фирмы Ардиан, который вводится через прокол в бедренной артерии. Далее катетер проводится под рентгеновским контролем в почечную артерию. Через кончик катетера радиочастотная энергия дозировано подается по окружности в 4-5 точках почечных артерий. Процедура занимает около 40 мин, после чего катетер удаляется. Длительность пребывания пациента в стационаре составляет 24 ч. Условием для проведения процедуры является нормальная функция почек. Но самое поразительное в процедуре то, что со временем лечебный эффект не только не уменьшается, а наоборот, артериальное давление у большинства плавно и стойко нормализуется.
В настоящее время почечную денервацию применяют только у пациентов с резистентной гипертензией. Это должно привести, примерно, к 50-процентному снижению числа осложнений и смертности, связанных с АГ. Это не означает, что препараты больше не нужны. Пациентам все равно, скорее всего, придется принимать лекарства от высокого давления, но количество препаратов для поддержания артериального давления на целевом уровне, значительно снизится.
Каковы побочные эффекты метода РЧА почечных артерий?
На сегодняшний день во всем мире не отмечено никаких серьезных осложнений катетерной почечной денервации. Процедура сопровождалась умеренной болью в животе, которая была купирована внутривенным введением анальгетиков и седативных средств. Только у одного больного отмечено повреждение почечной артерии катетером до РЧА, устраненная имплантацией стента. Наиболее распространенным осложнением у незначительного числа пациентов была болезненность и припухлость в области паха. Ухудшения функции почек не отмечено.
Кому необходимо проводить почечную денервацию?
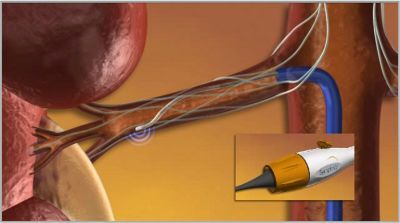
- Стоимость: 250 000 руб.
- Продолжительность: 20-30 минут
- Госпитализация: 1 день в стационаре
Даннное вмешательство показано пациентам с резистентной АГ, т.е. при стойком повышении систолическоого (верхнего) артериального давления выше, чем 160 мм рт. ст., несмотря на применение 3 и более антигипертензивных препаратов, включая диуретик. Это особенно показано при плохой переносимости комбинации препаратов или при наличии побочных эффектов. При этом пациенты должны быть предварительно обследованы, у них должны быть надежно исключены возможные вторичные причины артериальной гипертензии (например, заболевания надпочечников). На предварительном этапе обязательно проведение компьютерной томографии почечных артерий для уточнения анатомических особенностей сосудов.
Если у вас повышено артериальное давление — обращайтесь к кардиологам нашего центра. Вам обязательно помогут.
Источник